|
Türk Kardiyoloji Derneği
Genç Kardiyologlar
Alt Kurulu
Başkan:
Dr. Muzaffer Değertekin
Y.K. adına Koordinatör
Dr. Ertuğrul Okuyan
Y.K. adına Koordinatör
Dr. Can Yücel Karabay
Üyeler
Dr. Adem Aktan
Dr. Gülşah Aktüre
Dr. Bayram Arslan
Dr. İnanç Artaç
Dr. Ahmet Oğuz Aslan
Dr. Görkem Ayhan
Dr. Ahmet Anıl Başkurt
Dr. Özkan Bekler
Dr. Oğuzhan Birdal
Dr. Yusuf Bozkurt Şahin
Dr. Serkan Bulgurluoğlu
Dr. Ümit Bulut
Dr. Veysi Can
Dr. Mustafa Candemir
Dr. Murat Çap
Dr. Göksel Çinier
Dr. Ali Çoner
Dr. Yusuf Demir
Dr. Ömer Furkan Demir
Dr. Murat Demirci
Dr. Ayşe İrem Demirtola Mammadli
Dr. Süleyman Çağan Efe
Dr. Mehmet Akif Erdöl
Dr. Kubilay Erselcan
Dr. Kerim Esenboğa
Dr. Duygu Genç
Dr. Kemal Göçer
Dr. Elif Güçlü
Dr. Arda Güler
Dr. Duygu İnan
Dr. Hasan Burak İşleyen
Dr. Muzaffer Kahyaoğlu
Dr. Sedat Kalkan
Dr. Yücel Kanal
Dr. Özkan Karaca
Dr. Ahmet Karaduman
Dr. Mustafa Karanfil
Dr. Ayhan Kol
Dr. Fatma Köksal
Dr. Mevlüt Serdar Kuyumcu
Dr. Yunus Emre Özbebek
Dr. Ahmet Özderya
Dr. Yasin Özen
Dr. Ayşenur Özkaya İbiş
Dr. Çağlar Özmen
Dr. Selvi Öztaş
Dr. Hasan Sarı
Dr. Serkan Sivri
Dr. Ali Uğur Soysal
Dr. Hüseyin Tezcan
Dr. Nazlı Turan
Dr. Berat Uğuz
Dr. Örsan Deniz Urgun
Dr. İdris Yakut
Dr. Mustafa Yenerçağ
Dr. Mehmet Fatih Yılmaz
Dr. Yakup Yiğit
Dr. Mehmet Murat Yiğitbaşı
Bülten Editörleri
Dr. Muzaffer Değertekin
Dr. Bülent Mutlu
Dr. Süleyman Çağan Efe
Dr. Duygu İnan
Dr. Alper Karakuş
Katkıda Bulunanlar
Dr. Ayça Arslan
Dr. Emre Can Kırık
Dr. Bektaş Murat
|
| |
|
|
 
Türk Kardiyoloji DerneÄŸi Genç Kardiyologlar Bülteni - Cardiometabolic Comorbidities in Cancer Survivors (Dr. Bektaş Murat)
Cardiometabolic Comorbidities in Cancer Survivors
Yorumlayan: Dr. Bektaş Murat
Link: Zullig LL, Sung AD, Khouri MG, Jazowski S, Shah NP, Sitlinger A, Blalock DV, Whitney C, Kikuchi R, Bosworth HB, Crowley MJ, Goldstein KM, Klem I, Oeffinger KC, Dent S. Cardiometabolic Comorbidities in Cancer Survivors: JACC: CardioOncology State-of-the-Art Review. JACC CardioOncol. 2022 Jun 21;4(2):149-165. doi: 10.1016/j.jaccao.2022.03.005.
Kanserden Sağ Kalanlarda Kardiyometabolik Komorbiditeler
Giriş:
Amerikan Ulusal Kanser Enstitüsü, kanser tanısı alan, hali hazırda kanser tedavisi uygulanan, kronik kanser tedavisi alan ve/veya metastatik hastalık nedeniyle uzun bir süre tedavi alacak olan kişileri kanserden sağ kalanlar (cancer survivors) olarak tanımlamaktadır. Tanı konulduğunda, kanserden sağ kalan birçok olgunun hipertansiyon (HT), dislipidemi ve diyabet (DM) gibi komorbiditeleri bulunmaktadır. Bu komorbid durumlar hem kansere bağlı hem de kanserle ilişkisiz olarak morbidite ve mortalite riskini artırırlar. Bu nedenle kanser tedavisi sırasında ve sonrasında; kardiyovasküler hastalıklar (KVH) ile ilişkili kardiyometabolik komorbiditelerin yönetimi önemlidir.
Kanser hastalarında komorbiditeler için uygun farmakoterapi genellikle gözden kaçmaktadır. Erken evre meme kanseri olan ve tanı konulmadan önce statin başlanan kadınlar arasında tedaviye uyum, tanı öncesi 1 yılda %67 iken tanıdan 2 yıl sonra %35’e kadar azalmıştır. Üstelik ilaç uyumundaki bu azalma sadece statinler ile sınırlı değildir, antihipertansif ve oral anti-diyabetik ilaç uyumunun da azaldığı raporlanmıştır. Dahası, kanser dışı ilaçlarına uyum sağlamayan kadınların adjuvan endokrin tedavilerine uymama olasılığı daha yüksektir. 2-3 dekad önce, kanser olgularının sağ kalım oranları daha düşüktü ve kanser tedavisi günümüzdekine göre daha az karmaşıktı. Kanser hastalarının primer bakımından onkologlar sorumlu idi. Cerrahlar ve radyasyon onkologları, kanserden sağ kalan olgularda kanser dışı sorunları yönetmede, primer bakım sağlayanlardan (primary care providers-PCPs) çok daha etkiliydi. Aynı zamanda, yalnızca kanseri tedavi etmeye odaklanan bu sistem de, hasta tarafından sıklıkla yorumlanan mesaj, “kanser dışı şeylerin” önemli olmadığıydı. Bu bakım modelin de genellikle kanser hastalarından tümüyle kanser uzmanları sorumluydu.
Kanser tedavisi yanında, aynı zamanda bu kişilerin uzun vadeli sağlık ve üretkenliğini en üst düzeye çıkarmak amacıyla hem kanser hem de kanser dışı tedaviyi optimize etmek için, sağlık hizmetinde multidisipliner ekip tabanlı bir yaklaşım esastır.
HİPERTANSİYON
ABD’de 40 ila 59 yaş arasındaki yetişkinlerin yaklaşık %32'sinde, yaşlı bireylerin ise %70'inde HT vardır. Kanserlerin üçte ikisinin ≥65 yaş bireylerde teşhis edildiği düşünüldüğünde, çoğu hastada kanser tanısı konulduğu sırada HT bulunmaktadır. Ulusal Sağlık Mülakat Anketi’nden (NHIS) elde edilen verilerin analizinde, kanser öyküsü olan bireyler arasında HT prevalansının 2002 yılında %35.9 iken 2018'de %40,6'ya yükseldiği raporlanmıştır. HT tanısı olan kanserli hastalarda tedavi mevcut kılavuzlarla uyumlu olmalıdır.
Kanser Tedavisine Bağlı Gelişen Hipertansiyon
Cohen ve ark. yakın zamanda kanser tedavisi ilişkili HT ile ilgili ayrıntılı bir yazı ele almışlardır. Bu yazıda vasküler endotelyal büyüme faktörü (VEGF) inhibitörleri (bevacizumab), tirozin kinaz inhibitörleri (ibrutinib) ve proteazom inhibitörlerine (bortezomib, carfilzomib ve ixazomib) bağlı HT prevalansı ve potansiyel mekanizmaları üzerinde durulmuştur. Araştırmacılar, ibrutinib kullanan 219 Kronik Lenfositer Lösemi (KLL) hastasında yaptıkları bir araştırmanın ön sonuçlarında ise ibrutinib başlanmasını takiben, hastaların %64.8'inde HT ortaya çıktığı veya kan basıncı (KB) kontrolünün bozulduğunu gözlemlemişlerdir.
Prostat kanserinde kullanılan antiandrojen ajanlar (abirateron, enzalutamid ve apalutamid) da HT insidansında artış ile ilişkilendirilmiştir. Gonadotropin salgılatıcı hormon analogları için (örn. Lupron ) <%5'lik bir HT riski bildirilirken, gonadotropin salgılatıcı hormon reseptör antagonistlerinin (örn. Degarelix) %6 ila %7 oranında HT gelişimine neden olabileceği bildirilmiştir. Aromataz inhibitörlerinin, östrojen üretimini inhibe ederek HT ve KVH ilişkili mortalite riskini artırdığı ile ilgili tartışmalar mevcuttur. Ayrıca anastrozol kullanımına bağlı HT insidansı %5 ile %13 arasındadır.
Uzun Süreli Kanserden Sağ Kalanlarda Hipertansiyon
Kanser tedavisi ilişkili KB yükselmesi çoğu zaman kısa sürelidir ve tedavinin kesilmesiyle düzelir. Ancak bazı kanser ilaçları yeni başlangıçlı ve uzun süreli HT’ye neden olabilir. Allojenik hematopoetik kök hücre nakli (HKHN) yapılan sağ kalan olgularda HT prevalansının arttığı gösterilmiştir. 1.089 HKHN hastasında (allojenik ve otolog) yapılan bir çalışmada, hastaların kardeşlerine göre HT geliştirme riskinin 2.1 kat daha fazla olduğu ayrıca allojenik nakil yapılanların otolog nakil yapılanlara göre göreceli HT riskinin 5.2 kat arttığı bildirilmiştir. Hipertansiyona neden olduğu bilinen kanser ilaçlarını uzun süreli kullanan olgularda KB takip edilmeli ve hastalar HT açısından uygun şekilde tedavi edilmelidir. Uzun dönem sağ kalanlarda KB kontrolü ve HT tedavisi için onkologlar ile PCP’ler arasında koordinasyona ihtiyaç vardır.
Kanser Tedavisi Sırasında ve Sonrasında Kan Basıncı Yönetimi
Cohen ve ark. kanser tedavisi sırasında ve sonrasında KB takibi ve yönetimi ile ilgili bir algoritma önermiştir. Kanser yönetiminde hastaların KB’yi izlemek ve KB hedeflerini mevcut kılavuzlara uygun şekilde takip etmek kuvvetle önerilir. Endokrin tedavi uygulanan hastalar dışında kanser tedavisi alan hastalar için, KB hedefinin <140/90 mm Hg olması önerilir. Birçok kanser hastası yeme problemleri, mide bulantısı vb. sorunlar yaşayabilir ve bu nedenle agresif bir KB kontrolü önerilmez. KB yönetimi için yaygın olarak kullanılan anjiyotensin dönüştürücü enzim (ACE) inhibitörleri, anjiyotensin reseptör blokerleri (ARB'ler) ve beta blokerler; antrasiklin gibi kardiyotoksik tedavi alan hastalar için tercih edilebilir. Kemoterapi alan hastalarda sık görülen elektrolit anormallikleri nedeniyle, tiyazid grubu diüretiklerin kullanımından kaçınmak uygun bir yaklaşım olabilir. Kemoterapi süreci tamamlanan hastalarda; uygulanan kanser tedavisi kardiyotoksisiteye sebep olmuyorsa KB hedefi <140/90 mm Hg iken potansiyel olarak kardiyotoksik etkili bir kanser tedavisi uygulandı ise hedef KB <130/80 mm Hg’dır.
Bazı spesifik kemoterapötik ilaçlarda KB yönetimi ile ilgili dikkat edilmesi gereken noktalar vardır (Tablo 1). VEGF inhibitörleri (örn. bevacizumab) ile tedaviye başlamadan önce, KB kontrol edilmeli, kanser tedavisi öncesinde HT tespit edilirse tedavi başlanmalıdır. Anti-VEGF tedavisinde HT oluşumu, tedaviye daha iyi onkolojik yanıt ile ilişkilendirilmiştir; bu nedenle, HT uygun şekilde yönetilmeli ve şiddetli, kontrolsüz HT oluşmadıkça kanser tedavisine ara verilmesinden kaçınılmalıdır. Bazı kılavuzlar, bevacizumab ile indüklenen HT’nin yönetimi için birinci basamak tedavi de dihidropiridin grubu kalsiyum kanal blokerleri, ACE inhibitörleri veya ARB'leri önermektedir. Seçici beta-bloker olan ve nitrik oksit salınımını artıran nebivolol’ün ise VEGF inhibitörleri ile eşzamanlı kullanımın, ilacın anti-tümör etkisini teorik olarak ortadan kaldırabileceği düşünülmektedir. Cediranib ile indüklenen HT için, birinci basamak ajan olarak nifedipinin etkili olduğu ve cediranib'in antitümör aktivitesini etkilemediği gösterilmiştir.
Uzun süreli kanserden sağ kalanlar için, spesifik ajanlara yönelik kanıta dayalı öneriler bulunmamaktadır. Ancak genel görüş antrasiklinlerle tedavi edilen veya kalp yetersizliği veya böbrek fonksiyon bozukluğu riski taşıyan hastalarda ACE inhibitörlerinin veya ARB'lerin kullanımını yönündedir. Egzersiz ve diyet önerilerini kapsayan yaşam tarzı değişiklikleri, hastalara yönelik bireysel planlanmalıdır.
Tablo 1: Yaygın Olarak Kanser Tedavisi İlişkili Hipertansiyona Yol Açan İlaç Sınıfları ve Yönetimi
| İlaç grubu |
Etken maddeler |
Yönetim stratejisi |
| Alkilleyici ajanlar |
Cisplatin |
|
| Aromataz inhibitörleri |
Anastrazol |
Spesifik öneri yok |
| BRAF inhibitörleri |
Vemurafenib |
|
| Chimeric antigen reseptör T hücre tedavisi |
Tisagenlecleucel |
|
| MEK inhibitors |
Trametinib |
|
| Monoclonal antibodies |
Ramucirumab |
|
| mTOR inhibitors |
Everolimus |
Dihidropiridin grubu KKB
ACE inhibitörleri |
| Proteasome inhibitors |
Carfilzomib |
|
| Tirozin Kinaz İnhibitörleri |
Cabozantinib
Ibrutinib
Ponatinib
Pazopanib
Regorafenib
Sorafenib
Vandetanib
Sunitinib |
İlk basamak tedavide Nifedipin
Amlodipin
ACE inh/ ARB
Dihidropiridin grubu KKB |
| VEGF inhibitörleri |
Bevacizumab
Ziv-aflibercept |
ACE inh/ ARB
Dihidropiridin grubu KKB
Beta bloker
Tiyazid grubu diüretikler |
DİSLİPİDEMİ
Genel popülasyonun %11.9’unda total kolesterol, %30.3’ünde ise düşük yoğunluklu lipoprotein kolesterol (LDL-K) yüksekliği bulunmaktadır. Aktif veya remisyonda kanser hastalarında ise dislipidemi prevalansı %28 ila %58 arasında değişmektedir. Dislipidemi, aktif kanserli olgularda tümör büyümesi ve kansere bağlı mortalite ile ilişkili bulunmuştur.
Aktif Kanser Tedavisi Alan Hastalarda Dislipidemi Yönetimi
Aktif kanserli hastalarda kolesterolün kanserli dokuda yoğunlaştığı ve diyetle alınan kolesterolün kanser progresyonu ile ilişkili olduğu iyi bilinmektedir. Aktif kanser tedavisi gören hastalarda statin kullanımı ile ilgili bilgiler net olmamakla birlikte ACC/AHA diyet ve egzersiz ile yaşam tarzı değişikliğini, dislipidemiyi önlemek veya yönetmek için yapılması gereken ilk ve en önemli basamak olarak önermektedir.
Kanser hastalarında KVH'ye özgü mortalite ile ilişkili çalışmalar genel popülasyona göre daha azdır. Statinler kansere özgü mortaliteyi etkileyebilse de, kanserden sağ kalan olgularda statin kullanımının primer amacı, KVH’ye bağlı mortalitenin azaltılmasıdır. Mevcut kanıtlar ve yakın zamanda yapılan çalışmalar hem statin kullanımının hem de yüksek doz statin kullanımının kanser insidansı veya kansere bağlı ölümle ilişkili olmadığını bildirmiştir. Bu sonuçlar, statinlerin gastrointestinal ve meme kanseri insidansının arttırdığını gösteren PROSPER ve CARE statin çalışmalarının bazı endişelerini hafifletmektedir. Önceden dislipidemisi olan hastalar için, potansiyel ilaç etkileşimleri dikkate alınarak statin veya diğer farmakolojik tedavilere devam edilmelidir. Pravastatin ile ilaç etkileşimi riski daha düşük olabilir.
Uzun Dönem Sağ Kalanlarda Dislipidemi Yönetimi
Kanser hastalarında geç dönemde de dislipidemi yönetimi çok iyi değildir. Kanser tedavisine odaklanan hasta ve aynı zamanda sağlık sistemi; asemptomatik ve daha az önemsenen dislipidemi gibi bir komorbiditenin yönetimini gözden kaçırmaktadır. Uzun dönem kanserden sağ kalanlar ve kronik kanser tedavisi gören olgularda; kolesterol yönetimi hedefleri genel popülasyonla aynı olmalıdır. Kanser türüne özgü spesifik statin önerileri olmasa da, dislipidemi yönetimi kanserden sağ kalanların yaşam kalitesini artırır, kronik hastalık riskini azaltır ve rekürren kanserlerin sonuçlarını iyileştirir. Statin tedavisi; meme, prostat, akciğer, kolorektal, karaciğer ve diğer kanserlerde nüks azalmasıyla ilişkilidir.
DİYABET
Diyabet, kanserden sağ kalanlarda, genel popülasyona kıyasla daha yaygındır. Ayrıca kanserden sağ kalan DM olgularında yapılan bir çalışmada; kanser tanısı olmayan diyabetli kişilerle karşılaştırıldığında bu kişilerin kardiyovasküler risk azaltıcı tedavilere uyumlarının daha kötü olduğu gözlemlenmiştir. Kanser hastalarında, DM’nin artmış kardiyovasküler morbidite ve tüm nedenlere bağlı mortalite ile ilişkisi multifaktöriyeldir. Birincisi, DM bazı kanser tedavilerinin uygulanmasını sınırlayabilir; örneğin, DM tanısı olan Hodgkin lenfoma hastalarının daha az kemoterapi aldığı görülmüştür. İkincisi, DM, antrasiklin veya trastuzumab ile tedavi edilen hastalarda sol ventrikül disfonksiyonu gibi tedaviye bağlı gelişen kardiyovasküler riski artırabilir.
Kanser Tedavisine Bağlı Hiperglisemi
Birkaç kanser tedavisi, DM gelişimini etkileyebilir. Örneğin, sitotoksik bir kemoterapötik ajan olan PEG-L-asparaginaz, doğrudan ve dolaylı toksisite mekanizmaları ile hiperglisemiyi indükleyebilir. Kortikosteroid içeren rejimler genellikle hiperglisemiye neden olur. İnsülin büyüme faktörü reseptörü 1 ve mTOR'u inhibe eden ajanların kullanımı ile hiperglisemi oluşabilir. Programlanmış hücre ölümü-1 inhibitörleri gibi immün check point inhibitörleri de, nadiren tip 1 diyabet gelişimini tetikleyebilir.
Aktif Kanser Tedavisi Alan Hastalarda Hiperglisemi ve Diyabet Yönetimi
DM için mevcut tanı algoritmasının aktif kanser tedavisi alan hastalarda kullanımı sınırlıdır. Aktif tedavi sırasında glisemik izlem zor olabilir. Bazı hastalar için kan ürün transfüzyonlarına bağımlılık HbA1c ölçümünün güvenilirliğini azaltabilir ve onkoloji kliniklerinde oral glukoz tolerans testi rutin değildir.
DM, kanser hastalarında onkolojik tedavi sürecini etkileme potansiyeline sahiptir. Örneğin, hormon reseptörü pozitif metastatik meme kanseri tedavisi için onaylanmış bir PIK3CA inhibitörü olan alpelisib'in yaygın bir yan etkisi hiperglisemidir ve şiddetli hiperglisemi gelişen vakalarda tedavinin kesilmesi gerekebilir. Kanser tedavisi sırasında onkologlar ve diyabete yönelik bakım sağlayanlar arasındaki iyi iletişim; bu tanısal zorlukların üstesinden gelmeyi ve risk yönetimini iyileştirebilir.
Uzun Dönem Sağ Kalanlarda Diyabet Yönetimi
Uzun dönem sağ kalanlarda DM’nin optimal tedavisi, kardiyovasküler morbidite ve mortalite riskini en aza indirmek için gereklidir. Uzun süreli sağ kalanlarda diyabet Amerikan Diyabet Derneği kılavuzlarına göre yönetilmelidir. Genel olarak, HbA1c hedefi <%7'dir. Çok sıkı olmayan glisemik hedefler daha avantajlı olabilir ancak glisemik kontrol ve kardiyovasküler komplikasyonlar arasında ilişki dikkatli bir şekilde dengelenmelidir. Kalp yetersizliği tedavisinde kanıtlanan Sodyum-glukoz kotransporter 2 inhibitörlerinin kanser tedavisine bağlı kardiyak disfonksiyon gelişen ve kalp yetersizliği olan aktif kanserli olgularda kullanımı ile ilgili çalışmalara ihtiyaç vardır. Kanser tedavisine bağlı gelişen DM’nin tanımlanması ve yönetimi ile ilgili olarak hem aktif onkolojik tedavi alan kişilerde hem de kanserden sağ kalanlarda multidisipliner bir yaklaşım önerilir.
Yaşam Tarzı Değişikliklerine, Oral Kullanılan Kemoterapatik Ajanlara ve KV Komorbiditelere Yönelik İlaçlara Uyumu Artırma
Özellikle KVH veya risk faktörleri olan kanser hastalarında, kanser tedavilerinin kardiyovasküler morbidite ve mortalite üzerindeki etkisini azaltmak için multidisipliner bir yaklaşıma ihtiyaç vardır. Yakın zamanda Gilchrist ve ark., AHA’nın raporunda kanser tedavisinin KVH sonuçlarını iyileştirmek için kardiyo-onkoloji rehabilitasyonuna duyulan ihtiyacı vurgulamıştır. Kardiyovasküler riskin azaltılmasını için tıbbi değerlendirme, egzersiz, kardiyak risk faktörü modifikasyonu, eğitim, danışmanlık ve davranışsal terapileri içeren kapsamlı ve uzun vadeli hizmetlerin sağlanması ile psikososyal yönden iyileşme, hastaneye yatışlar da azalma ve KVH ilişkili morbidite ve mortalitede azalma sağlanacaktır.
Kanserden sağ kalan bazı hastalara, kanser tedavisinin devamı olarak, yan etki yönetimi için veya rekürrensi önlemek için kronik kanser tedavileri başlanır. Başlanan bu tedavilere uyum optimal klinik sonuçlara ulaşmak için kritik olmasına rağmen, hastaların uzun süreli ilaç kullanım oranları düşüktür. İlaç uyumu çok yönlüdür ve 3 farklı aşamadan oluşur: İlaç başlangıcı (initiation), ilaçların önerilen rejimde kullanılması (implementation) ve ilaç kullanımının devamlılığı (persistence). Tüm bu aşamalar özel dikkat gerektirir ve önemsenmelidir (Tablo 2).
Tablo 2: İlaç Uyumunun Fazları ve Uyum Geliştirme Stratejileri
| Uyum fazları ve tanımlamalar |
Uyumu destekleyecek stratejiler |
Initiation (Başlangıç)
(Reçete edilen ilacın ilk dozunun alındığı zaman) |
Hastanın karar verme sürecine katılımını teşvik edin
Seçenek sunun
İlaç korkusunu azaltın
Hastalık fikrini, kabullenmeyi sağlayın
Güven oluşturun
Uygun fiyatlı ilaçlara erişim sağlayın |
Implementation(Uygulanma)
Hastanın kullandığı ilaç dozunun önerilen rejim ile uyumu |
Rejimleri mümkün olduğunca basit hale getirin
Doz hatırlatıcı sistemler önerin
İlaç almayı günlük bir alışkanlıkla eşleştirin (örneğin, diş fırçalamak)
Sosyal desteği artırın (örneğin, akran desteği)
Advers ilaç reaksiyonlarını izleyin |
| |
Rutin değişiklikleri planlayın (örneğin, seyahat, tatiller)
Somut destek sağlayın (örneğin, ilaçların eve gönderilmesi) |
Persistence (Devamlılık)
Başlangıç ile ilacın kesilmesi arasında ki süre |
Biten ilaçların temini için hatırlatma sistemleri sağlayın
Güveni koruyun
Uygun fiyatlı ilaçlara erişimi koruyun
İlaç teminini planlayın
Somut destek sağlayın (örneğin, eve ilaç dağıtımı ) |
Kanser tanısı, önceden kronik hastalığı olan bireyler için, bölümler arasında multidisipliner yaklaşımın koordinasyonu, komorbid durumların ve kanserin tedavisi için çok sayıda ilacın yönetimi gibi zorluklar içerir. Bu gibi durumlarda kronik hastalık yönetimine odaklanan tedavi stratejilerden kanserin yükünü azaltmaya veya ilerlemesini geciktirmeye odaklanan stratejilere geçiş yapılabilir. Örneğin, kanser tanısı alan bir hastada, DM, HT ve dislipidemi tedavilerine uyumun azaldığı bildirilmiştir. Ayrıca ilaç uyumu; kanser tipine, hastanın demografik özelliklerine ve klinik özelliklerine göre de farklılık göstermektedir. Yaşlılarda, bazı ırklarda ve ileri evre kanser tanısı olan olgularda da ilaç uyumu düşüktür.
Ekip Temelli Yaklaşım
Kanseri “tedavi etmenin” ötesine geçerek, kanserden sağ kalanlar ve kronik kanseri olan olgularda, üretken bir yaşamı teşvik etmek için ekip temelli bir yaklaşım gerekir (Şekil 1). Komorbiditelere ve kanser tedavisine bağlı olarak, onkologlar, birinci basamak sağlık hizmeti verenler, kardiyologlar ve endokrinologların birlikteliğine ihtiyaç duyulur. Daha da önemlisi, bu ekip sosyodemografik özellikleri ve hastalar arasındaki eşitsizlikleri göz önünde bulundurarak ilaç uyumunu ve hasta bakımını etkileyebilecek faktörleri değerlendirmelidir.
Şu anda, Ulusal Kanser Enstitüsü tarafından desteklenen, KV komorbidite yönetimini ve HT, DM veya dislipidemi tedavisi gören hastalar arasında ilaç uyumunu iyileştirmeyi ve “tek ekip” yaklaşımını teşvik etmeyi amaçlayan bir çalışma yürütülmektedir (NCT04258813). Bu çalışmada hedef, kanser tedavisi sırasında önceden var olan kardiyometabolik komorbiditelerin yönetimine PCP'leri dâhil etmektir. PCP’leri hasta yönetimine dâhil etmek, onkoloji ekibine uzmanlık alanlarına odaklanmak için daha fazla zaman sağlayacaktır. Ayrıca PCP’lerin, kanserden sağ kalanların sağlık hizmetine uyumu da iyileşecektir. Kardiyologlar, endokrinologlar, egzersiz fizyologları, eczacılar, hemşireler ve diğer yardımcı sağlık hizmeti sunanlar da bazı hastalar için böyle bir takım çalışmasının ayrılmaz bir parçasıdır.
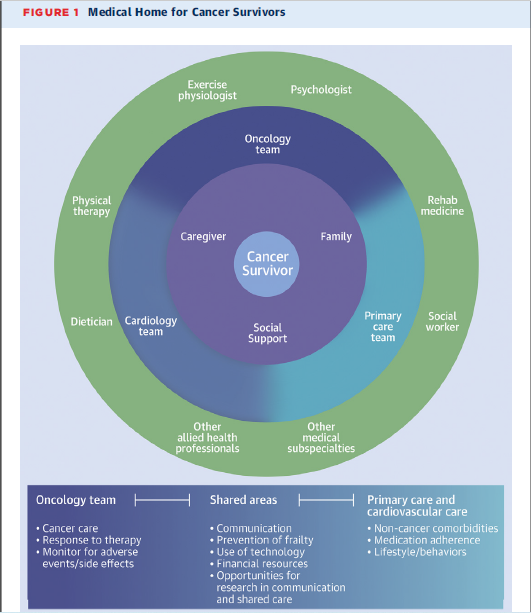
Sonuç:
Kanserden sağ kalanlar, dislipidemi, HT ve DM gibi kronik hastalıkları için yüksek risk altındadır. Kanser hastalarında sağ kalımın uzaması nedeni ile komorbiditeleri olan kanser hastaları için optimal yönetimin belirlenmesi kritik hale gelmektedir. Aktif ve remisyondaki kanser hastalarında komorbid durumların yönetimi zordur. Kanserden sağ kalanlarda komorbiditeleri yeterli şekilde yönetmek için onkoloji ve kardiyoloji ekibi, PCP'ler ve yardımcı sağlık hizmeti sunanlar arasında işbirliği ve iletişim gereklidir.

|

