| [Türkçe] | |
|
 |
| Turkish Society of Cardiology Cardiooncology Bulletin Year: 2 Number: 3 / 2024 |
|
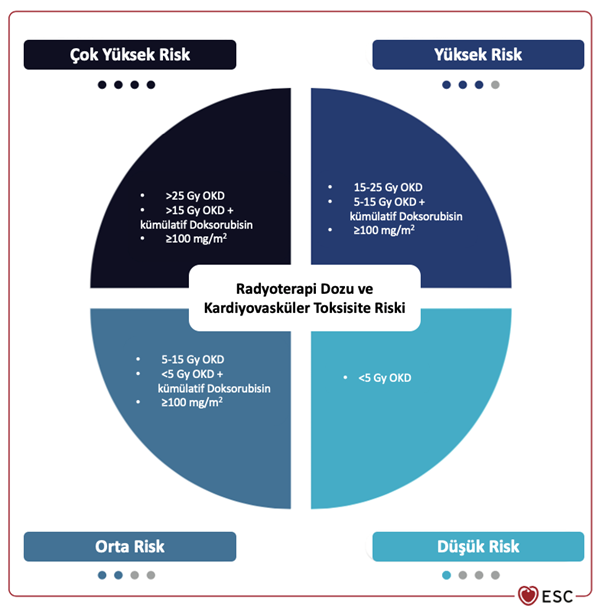
2022 ESC Guidelines on Cardio-oncology Developed in Collaboration with the European Hematology Association (EHA), the European Society for Therapeutic Radiology and Oncology (ESTRO) and the International Cardio-Oncology Society (IC-OS) Avrupa Kardiyoloji Derneği (ESC), Avrupa Hematoloji Derneği (EHA), Avrupa Terapötik Radyoloji ve Onkoloji Derneği (ESTRO) ve Uluslararası Kardiyo-Onkoloji Derneği (IC-OS) İş Birliği ile Hazırlanmış 2022 Kardiyo-Onkoloji Kılavuzu -- Radyoterapi ve Kök Hücre Nakli İlişkili Kardiyovasküler Toksisite Dr. Hasan Tokdil Radyoterapi İlişkili Kardiyovasküler Toksisite Radyoterapi (RT), eş zamanlı kardiyovasküler (KV) hastalık ve periferik arter hastalığı (PAH) gelişimi riskini arttırmaktadır. Güvenilir radyasyon dozu, radyoterapi ilişkili hasara en duyarlı kalp bölümü ve radyoterapi ilişkili kardiyovasküler hastalık gelişim riskini en aza indirmek için tartışmalar halen sürmektedir. Kalp radyosensitif bir organ olup, radyoterapi sırasında “risk altında organ” olarak görülmektedir ve hem bu nedenle hem de “güvenli” bir radyasyon dozunun olmaması nedeniyle kalbin maruz kaldığı radyasyon miktarı makul terapötik düzeyde ancak mümkün olduğu kadar düşük tutulmalıdır. Maruz kalınan radyasyon dozu temelli risk sınıflamasının kardiyak radyasyon maruziyetini tam olarak yansıtmaması (35 Gray [Gy] toplam radyasyon maruziyeti durumunda eğer kalbin maruziyeti %70 ise ortalama kardiyak doz 25 Gy olacaktır, ancak kalbin maruziyeti %40 olduğunda aynı radyasyon dozunda ortalama kardiyak doz 15 Gy olacaktır) nedeniyle günümüzde “Ortalama Kardiyak Doz (OKD)” temelli RT-ilişkili KV-Toksisite için risk sınıflamasının kullanımı önerilmektedir. Ancak OKD kusursuz bir parametre değildir ve bazı hastalarda kalbin küçük bir bölümü büyük miktarlarda radyasyona maruz kalabilir ve düşük OKD’ye rağmen yine de önemli bir risk altında olabilir. Bu nedenle radyasyon dozunun dağılımı ve spesifik kardiyak yapıların maruziyeti kardiyovasküler risk faktörleri ile birlikte değerlendirilerek hasta, kanser tedavisi takımı tarafından daha yüksek risk kategorisinde olarak değerlendirilebilir. Radyoterapinin kardiyovasküler komplikasyonlarını önlemek ve azaltma stratejileri kalp ve kardiyovasküler yapıların kanser tedavisi ve takibi sırasında radyasyona maruziyetini azaltmaya odaklanmaktadır. Bunlar;
Radyoterapiyi takiben kardiyak olay gelişim sıklığı, hastanın risk faktörlerine ve radyasyonun diğer kardiyotoksik kanser tedavileri ile sinerjistik etkilerine bağlı olarak değişebilmektedir. Mevcut şartlarda radyoterapi sonrasında RT ilişkili KV olay gelişimine yönelik özelleşmiş ikincil korunma yöntemi (ilaç tedavisi vb.) bulunmamaktadır. Ancak geleneksel kardiyovasküler risk faktörlerinin RT ilişkili olaylardaki öneminin bilinmesi nedeniyle bütün hastalarda radyoterapi öncesi ve sonrasında değiştirilebilir kardiyovasküler risk faktörlerinin optimize edilmesi önerilmektedir. Tablo 1: Radyoterapi Öncesi Bazal Risk Değerlendirmesi Önerileri
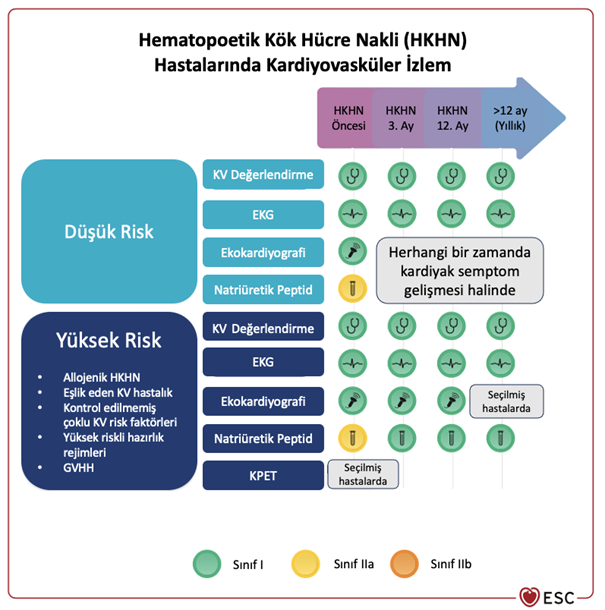
Hematopoetik Kök Hücre Nakli İlişkili Kardiyovasküler Toksisite Hematopoetik kök hücre nakli (HKHN) birçok hematolojik malignite için potansiyel kür sağlayan bir tedavi seçeneğidir. HKHN ilişkili kardiyovasküler toksisitelerin gün geçtikçe daha çok farkına varılmaktadır ve HKHN sonrası sağ kalanlar gelecekte yüksek kardiyovasküler riski olan bir popülasyonu oluşturmaktadır. Hematopoetik kök hücre naklinin tipi de dahil olmak üzere (allojenik HKHN sonrası risk daha yüksektir) HKHN ilişkili kardiyovasküler toksisite riskinin belirlenmesinde çeşitli faktörler göz önüne alınmaktadır. Bu faktörler kontrol altına alınmamış kardiyovasküler risk faktörleri, eşlik eden diğer kardiyovasküler durumlar [atriyal fibrilasyon veya flutter, hasta sinüs sendromu, ventriküler aritmiler, koroner arter hastalığı, miyokart infarktüsü, orta/ciddi kalp kapak hastalığı, kalp yetersizliği veya EF<%50], kombine indüksiyon rejimleri, mediastinal radyoterapi, total vücut irradyasyonu, siklofosfamid temelli idame rejimleri, graft-versus-host hastalığı (GVHH), trombotik mikroanjiyopati ve sepsistir. HKHN sonrası erken dönemde (<100 gün) en sık gelişen kardiyak olay atriyal fibrilasyon olsa da bazı hastalarda kalp yetersizliği, hipertansiyon, hipotansiyon, perikardiyal efüzyon ve venöz tromboemboli görülebilmektedir. Geç dönem toksisiteler ise diyabetes mellitus, dislipidemi, metabolik sendrom, hipertansiyon, kalp yetersizliği, koroner arter hastalığı, ileti bozuklukları ve perikardiyal efüzyondur. Akut GVHH tromboz ve inflamatuar miyokardiyal hasar (miyokardit, kalp yetersizliği, ileti bozuklukları, aritmi ve perikardiyal efüzyon) ile, kronik GVHH ise artmış hipertansiyon, diyabetes mellitus ve dislipidemi gelişim riski ile ilişkilendirilmiştir. Elektrokardiyografi, ekokardiyografi ve natriüretik peptidlerin kullanımını da içeren kapsamlı kardiyovasküler değerlendirme, HKHN öncesinde tanı konulmamış KV hastalıkların belirlenmesinde, eşlik eden KV durumların optimizasyonunda ve kanser tedavisi ilişkili kardiyovasküler toksisite risk sınıflamasında temel bir bileşen haline gelmiştir. Yüksek riskli HKHN alıcılarında erken izlemde 3 ve 12. ayda ekokardiyografi (LVEF ve GLS transplant sonrası düşebilmektedir) önerilmektedir. HKHN sonrası uzun dönem KV hastalık gelişimini etkileyen bağımsız faktörler allojenik HKHN, eşlik eden KV hastalık, kontrol edilmemiş çoklu KV risk faktörü, kanser tedavi öyküsü (mediastinal radyasyon, alkilleyici ajanlar, > 250 mg/m2 doksorubisin veya eşdeğeri), yüksek riskli hazırlık rejimleri (tüm vücut irradyasyonu, alkilleyici ajanlar) ve graft-versus-host hastalığıdır. Tablo 2: HKHN Öncesi Bazal Risk Değerlendirmesi Önerileri
HKHN sırasında KV komplikasyonlar (kalp yetersizliği, arteriyel olaylar, perikardiyal tamponad ve ritim bozuklukları [atriyal fibrilasyon/flutter, supraventriküler taşikardiler) sık olmasa da klinik olarak önemlidir ve ilgili kılavuzların önerilerince tedavi edilmesi gerekmektedir. HKHN sırasında akut ve geç kardiyovasküler toksisite gelişimini engelleyebilecek tedaviler ile ilgili çalışmalar sınırlı sayıdadır. ACE inhibitörleri ve beta blokerler etkili olabileceği düşünülmekle birlikte bu konuda daha fazla çalışmaya ihtiyaç duyulmaktadır. HKHN sonrası uygulanan poliklinik ve evde egzersiz eğitim programları egzersiz kapasitesi ve yaşam kalitesini arttırabilir, ayrıca HKHN öncesinde prehabilitasyon egzersizinin rolü de halen araştırılmaktadır.
Şekil 2: Hematopoetik Kök Hücre Nakli Öncesi ve Sonrasında Kardiyovasküler İzlem |
| 2025 © Turkish Society of Cardiology. |