« Teorik Yazılar
Toksikolojik kardiyak aciller
Uzm. Dr. Müge GÜNALP
AÜTF İbni Sina Hastanesi Acil Tıp Anabilim Dalı
Acil servislere yaygın başvuru nedenlerinden biri olan zehirlenmeler (acil
başvuruların %1’i),özellikle
40 yaş altındaki bireylerde kardiyak arreste yol açması nedeniyle önemlidir.
Kardiyak arrest dışında kardiyovasküler toksisite; hipotansiyon veya
hipertansiyon, kardiyak ileti bozukluğu sonucu disritmilere yola açarak da
kendini gösterir. Kardiyovasküler toksisiteye yol açan ilaçlar asidemi, alkalemi,
hipoksi veya elektrolit değişikliklerine yol açan metabolik etkileri ile veya
miyokard hücrelerindeki iyon kanalları ile etkileşime geçerek doğrudan etki ile
hemodinamik bozukluklara neden olabilir.
American Association of Poison Control Centers (AAPCC) verilerine göre 2004
yılında yaklaşık 2.5 milyon zehirlenme başvurusu yapılmış, mortalite 20-49 yaş
grubunda % 56 olarak saptanmıştır.
Tüm yaş gruplarındaki ölümlerde sırasıyla; Analjezikler (Asetaminofen),
Antidepresanlar (TSA-Bupropion), Stimülanlar (Kokain), Sedatif hipnotikler/Antipsikotikler
ve Kardiyovasküler ilaçlar rol oynamaktadır.
Zehirlenme olgularında yeterli araştırmanın olmaması veya çoğunun öncelikle
küçük vaka gruplarından (Level of evidence/LOE 5), olgu raporlarından ve hayvan
çalışmalarından (LOE 6) ibaret olması, önerilerin çoğunun uzmanların görüş
birliğine dayanması ve bunları geçerli hale getirmek için ileri araştırma
gerekmesi tanı ve tedavide zorluklara yol açmaktadır.AHA-ACLS komitesi
toksikoloji çalışma grubunca hazırlanan temel rehberler zehirlenme vakalarını
tedavide acil servis hekimlerine yol göstermektedir.
GENEL YAKLAŞIM
Hikaye, klinik bulgu ve belirtiler, laboratuvar sonuçları ve zehir danışma
merkezlerinin önerileri ışığında zehirlenme tanısı alan hastalarda tedavi
planına geçilir.
Ancak ölüm nedeninin bilinç bulanıklığı sonucu gelişen hava yolu obstrüksiyonu
ve solunum arresti olduğu göz önüne alındığında, ilk yaklaşım hastanın havayolu
açıklığını sağlayıp güvence altına almak ve solunum desteği vermek olmalıdır.
Solunum desteği sağlanırken ağız ağıza resusitasyon
yapılmamalıdır (organofosfat, koroziv madde, siyanid alımları sözkonusu
olabilir). Ayrıca hastanın bilinç durumunun her an kötüleşebileceği
unutulmamalı; gerekiyorsa erken entübasyon yapılmalıdır.
Özellikle opiyat zehirlenmeleri (eroin, fentanil, metadon) solunum depresyonuna
ve bunun sonucunda solunum arrestine yol açmaktadırlar. Bu nedenle ilk yaklaşım
öncelikle ventilasyonun desteklenmesi ve yüksek akımda O2 verilmesidir.
Opiyatların solunum etkileri opiat antagonisti nalokson ile düzeldiğinden
cevapsızlık durumunda entübasyondan önce Nalokson 0.4-2 mg iv veya 0.4-0.8 mg
im/sc uygulanması önerilmektedir. Naloksonun etki süresi 45-70 dakika iken
opiyatlara bağlı solunum depresyonu 4-5 saat sürdüğünden nalokson dozlarının
tekrarlanması gündeme gelebilir. Tekrarlanan dozlar sonucunda hastada opiyat
geri çekilme reaksiyonu gelişebilir; ajitasyon, pulmoner ödem ve ventriküler
aritmilere yol açabilir. Bu yüzden özellikle kardiyovasküler hastalığı olan
opiyat madde bağımlılığı olan hastalara Nalokson uygularken dikkatli olmalıdır.
Hastada havayolu reflekslerinin düzelmesi ve spontan solunumun gelmesi verilen
nalokson tedavisinin yeterli olduğunu gösterir.
Havayolu açıklığı ve solunum sağlandıktan sonra hastanın dolaşımının kontrolü;
kardiyak ritim ve kan basıncı monitörizasyonunun yapılması,damar yolu açılması
gerekmektedir.
HİKAYE
Hikaye alınırken “Kim, ne zaman, niçin, nerede, ne almış?” sorularına cevap
aranmalı; evde veya çevrede boş ilaç kutuları olup olmadığı araştırılmalı;
verilen bilgilerin tünme güvenilmemeli ve her zaman için en kötüsüne hazırlıklı
olmalıdır.
FİZİK MUAYENE
Bir madde maruziyeti sonrası gözlenen semptom ve bulgular topluluğuna toksik
sendrom adı verilmiş olup bu sendromların varlığında hastalarda ayırıcı tanı
yapılması mümkün olabilmektedir (Tablo 1). Hastanın vital bulguları bazı toksik
sendromlar açısından yol gösterici olabilir. Ayrıca koku, iğne giriş izleri,
tablet artıkları, ağızda yanık izleri veya uzun koma ile birlikte büller tanıda
ipuçları sağlayabilir.
|
TOKSIK SENDROM |
ÖRNEK MADDELER |
GÖZLENEN BULGULAR |
EK
BULGULAR |
|
Sempatomimetik sendrom |
Kokain
Amfetamin |
Ajitasyon,terleme,takikardi,
hipertansiyon,hipertermi |
Miyokard infarktüsü,
nöbet,rabdomiyoliz, ölüm→kardiyak
arrest/nöbet/ hipertermi |
|
Kolinerjik sendrom
(SLUDGE) |
Organofosfatlar
Karbamatlar
Mantar |
Salivasyon,lakrimasyon,
ürinasyon,defekasyon,
bulantı,kusma, terleme
güçsüzlük,bronkiyal
sekresyon |
Bradikardi,miyozis, midriazis,nöbet,
solunum
yetmezliği, paralizi,
ölüm→paralizi/
bronkore nöbet |
|
Antikolinerjik sendrom |
Atropin
Skopolamin |
Mental durumda bozulma
(deliryum),midriazis,kırmızı
kuru cilt, kuru müköz
membranlar,idrar
retansiyonu,barsak
seslerinde↓, hipertermi
|
Nöbet,disritmiler, rabdomiyoliz,koma,
duysal/görsel hallüsinasyonlar,
ölüm→ hipertermi/disritmi |
|
Opioid |
Eroin
Morfin |
Solunumun
ve reflekslerin
depresyonu
Santral
Sinir Sistemi
depresyonu,miyozis, |
Hipotermi,bradikardihipotansiyon,SSS
eksitasyonu,nöbet, disritmi,midriazis |
Tablo 1. Toksik sendromlar
LABORATUAR BULGULARI
■ AKG
■ Glukoz
■ BUN/Cre
■ KCFT
■ Elektrolitler
■ Anyon gap
■ Serum osmolalitesi
■ Serum β hCG
■ 12 derivasyon EKG
■ PAAG, ADBG
■ Toksikolojik tarama
Toksikolojik tarama ile ilgili olarak yapılan çalışmalara göre Düzey 1 olarak
sınıflandırılan değerlerin kan düzeyinin ölçülmesi önerilmektedir. Düzey
3’tekiler ise hastanın tedavisine katkı sağlamayan, pahalı bulunan ve kan
düzeyinin ölçülmesinin önerilmediği tetkiklerdir.(Tablo 2)
|
DÜZEY 1 |
DÜZEY 2 |
DÜZEY 3 |
|
Asetaminofen |
COHb |
Pahalı,özel tetkikler |
|
Karbamazepin |
MedHb |
|
|
Digoksin |
Lityum |
|
|
Etanol |
Lidokain |
|
|
Fenobarbital |
Kinidin |
|
|
Fenitoin |
Prokainamid |
|
|
Salisilat |
|
|
|
Valproat |
|
|
|
Teofilin |
|
|
|
TAD |
|
|
Tablo 2:Toksikolojik tarama
TEDAVİ PLANI
1. Gastrointestinal (Gİ) Dekontaminasyon
Gastrik lavaj
Aktif kömür
Katartikler
Tüm barsak irrigasyonu
3755 hasta ile yapılan 4 geniş prospektif çalışmada Gİ dekontaminasyon
yapılan ve yapılmayan hasta
gruplarının sağkalımı araştırılmış.( Kulig. Ann Emerg Med 1985;14:562-7.,
Merigian. Am J Emerg
Med 1990;8:479-83., Pond. Med J Aust 1995;163:345-9., Merigian. Am J Thera
2002;9:301-8.)
Gİ Dekontaminasyon yapılan grup ile yapılmayan arasında klinik gidişte fark
olmadığı hatta Gİ Dekontaminasyon yapılan grupta aspirasyon ve yoğun bakıma
yatış ihtiyacının arttığı saptanmış.
Standard tedavide önerilen önemli toksisite riski olan ve antidotu
bulunmayan ilaçlar ile zehirlenmelerde ve ilaç alımından sonra ilk 1 saat
içinde başvuran hastalara Gİ Dekontaminasyon uygulanmasıdır.
2. Atılımın kolaylaştırılması
Zorlu diürez
İdrar alkalinizasyonu
Periton Diyalizi
Hemoperfüzyon
Hemodiyaliz
Plazmaferez
3. Antidot tedavisi
Sayılı vakada bile olsa dekontaminasyon ve destek tedavi yanı sıra
antagonistik tedavi gerekmektedir. Spesifik antidot kullanımının hayat
kurtarıcı olduğu unutulmamalıdır.
|
• Asetaminofen |
→ N-asetilsistein |
|
• Atropin |
→ Fizostigmin |
|
• Benzodiazepin |
→ Flumazenil (Anexate) |
|
• Opiat |
→ Nalokson |
|
• Organofosfat |
→ Atropin |
|
• Metil alkol |
→ Etil alkol+dializ |
|
• Karbon monoksit |
→ Oksijen |
|
• Demir |
→ Desferoksamin |
4. İlaca bağlı kardiyak acillerin tedavileri
- Hayatı tehdit eden disritmiler
Bradikardi
Taşikardi (VT,VF, Torsades de Pointes)
- Hipertansif aciller
- Akut koroner sendromlar
- İlaca bağlı şok
a) İlaca bağlı bradikardi
Bradikardiye yol açan ilaç alımları, standard İleri Kardiyak Yaşam
Desteği (İKYD) protokollerine dirençli olabilir. Bu durumlarda özel
antidot tedavi gerekebilir.Örneğin organofosfat/karbamat
zehirlenmelerinde Atropin hayat kurtarıcı olabilir. (2-4 mg 3-5 dakikada
bir)
Beta Blokerler ;
β1→İnotrop, kronotrop, otomatisite, β2→Bronkodilatasyon,glukoneogenez ve
hücre içine potasyum girişiden sorumludur. Β adrenerjik reseptör blokajı
yapan ilaçlar β reseptörlerin kompetetif olarak bloke olmasına ve cAMP
düzeyinin düşmesine yol açar.Hastalarda ciddi hipotansiyon ve
semptomatik bradikardi gözlenebilir. İlk 6 saatteki başvurular ve
semptomatik olanlar hospitalize edilmelidir. (geç salınımlı olanlar 8
saat) Tedavide c AMP düzeyini arttıran bir ajan antidot olarak
kullanılabilir:Glukagon (pankreatik polipeptid hormon), Fosfodiesteraz
inhibitörleri
Hafif toksisite; sistolik kan basıncının (SKB) 100 mmHg altında olması,
kalp hızının dakikada 60’ın altında olması durumudur. Tedavide; Gİ
dekontaminasyon, atropin 1 mg iv, sıvı infüzyonu uygulanır.
Orta toksisite; SKB’nın 80 mmHg altında olması, kalp hızının dakikada
40’ın altında olması durumudur.Tedavide; elektif entübasyon, Glukagon
3-5 mg iv, atropin 3 mg iv ve1-3 g Ca Klorid yada 3-9 g Ca Glukonat
verilmesi önerilmektedir.Ciddi toksisite; Kardiyojenik şok ve koma
halidir.
Arteriyel ve pulmoner arter kateterizasyonu yapılmalıdır. Tedavide;
Katekolamin infüzyonu, glukagon,
fosfodiesteraz inhibitörleri (Milrinon 50μg/kg bolus 0.25-1μg/kg/dak
infüzyon veya Amrinon
0.75μg/kg bolus 2-20μg/kg/dak infüzyon yapılabilir.),transkütan pil veya
geçici pil uygulanması önerilmektedir. İntra aortik balon pompa –
kardiyopulmoner bypass (ekstrakorporeal membran oksijenizasyonu) gibi
tedavi yöntemleri standard tedavilere yanıtsız durumlarda gündeme
gelebilir.
Ca Kanal Blokerleri ;
Ca kanal blokerleri ile olan toksisitelerde kardiyak kontraksiyonun
ve otomatisitenin baskılanması sonucunda ciddi bradikardi; ek olarak
intrakardiyak ileti gecikmesi, hipotansiyon, insülin direnci ve
hiperglisemiye eğilimin artması, glükoz metabolizmasının yavaşlamasının
sonucunda anaerobik metabolizma artışı ile gelişen laktik asidoz
gözlenir. Tedavide (Tablo 4) ;
-Gi dekontaminasyon
-Atropin,iv sıvı,adrenerjik ajanlar
-Ca tuzları (Ca Klorid)
-Glukagon
-Hiperinsülin/normoglisemi önerilmektedir.
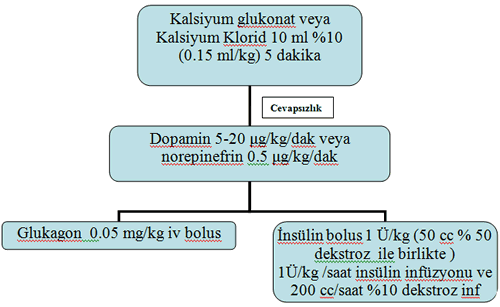
Tablo 4. Ca Kanal Blokerleri ile toksisitede tedavi
algoritması
b) İlaca bağlı taşikardi
Sempatomimetik ajanlara bağlı taşikardilerde diazepam veya lorazepam güvenli
olarak kullanılabilir.
Pür antikolinerjik zehirlenmelerde fizostigmin antidot olarak uygulanabilir,
ancak kolinerjik kriz belirtilerine dikkat edilmelidir. Taşikardiye yol açan
ilaç alımlarında sınırda hipotansiyonu olan hastalara diltiazem ve verapamil
kullanımı, hipotansiyonu kötüleştirebileceğinden kontrendikedir
Ayrıca toksin varlığında adenozin ve senkronize kardiyoversiyon da yarar
sağlamamaktadır
Taşikardiye yol açan ilaç alımları, miyokardiyal Na kanal blokajı ile kardiyak
iletinin yavaşlamasına yol açarak da etki edebilirler. Yavaşlayan kardiyak ileti
QRS süresini uzatarak geniş kompleks taşikardi veya ventriküler disritmilere
neden olur. Tanıda, çekilen 12 derivasyonlu EKG’de QRS genişlemesi, aVR
derivasyonunda R dalgasının 3 mm olarak bulunması, sağ aks ve sağ dal bloğunun
saptanması yol gösterici olabilir.
Nabızsız VT-VF gelişmesi durumunda ise standart İKYD protokollerine uyulur,
antiaritmik olarak
lidokain 1.5mg/kg bolus uygulanabilir, cevap alınırsa tekrarlayan dozlar
(0.5mg/kg) verilebilir.
Torsades de Pointes
İzoelektrik çizgi çevresinde dönüyormuş izlenimi veren ve uzamış QT aralığı
zemininde yerleşen değişken amplitüdlü QRS kompleksleri ile karakterize olan bir
polimorfik ventriküler taşikardidir. Depolarizasyonu uzatan Kinidin, Prokainamid,
Disopramid gibi antiaritmikler,trisiklik antidepresanlar, fenotiazinler,
organofosfatlı insektisidler; hipokalemi, hipomagnezemi ve hipokalsemi gibi
elektrolit bozuklukları bu disritmiye yol açabilir. Tedavide MgSO4 2-4 gr iv
verilmesi Sınıf IIa olarak önerilmiş olup diğer tedavi seçeneklerinin etkinliği
ve güvenilirliği yüksek düzeyli çalışmalarla kanıtlanmamıştır.(Sınıf belirsiz)
Trisiklik Antidepresan (TSA);
His-Purkinje ileti sistemi ve miyokardda hızlı Na kanalı blokajı ile QRS ve QT
uzamasına yol açarak VT’ye zemin hazırlar.Hücresel kontraktiliteyi azaltarak ve
a adrenerjik blokaj ile hipotansiyona yol açar. Mortaliteden hipotansiyon,
ventriküler disritmi ve kalp blokları sorumludur. EKG’ de QRS ‘in 100 ms’den
fazla olması, ileti gecikmesi, sağ dal bloğu, avr derivasyonunda R dalgasının 3
mm olarak saptanması ve disritmi , bradikardi, hipotansiyon, konvülziyon, asidoz,
bilinç durumunda kötüleşme söz konusu olduğunda sodyum bikarbonat (NaHCO3)
uygulanması Sınıf IIa olarak önerilmiştir (alkalinizasyon ve Na yükleme) 1-2 mEq/kg
NaHCO3 bolusları ile pH düzeyinin 7.45-7.55 tutulması hedeflenmelidir
Hipotansiyon varlığında norepinefrin veya dopamin infüzyonu yapılmalıdır. Class
Ia ve Ic antiaritmikler, Class III antiaritmikler, β bloker ve Ca kanal
blokerlerinin
kullanımı kontrendikedir.
c) İlaca bağlı hipertansif aciller
İlaca bağlı hipertansiyonda; endojen katekolamin salınımının etkilerini
azalttığı için benzodiazepin ilk seçenek olmalıdır. Ayrıca ilaca bağlı
hipertansiyonun agresif kontrolü önerilmemektedir. İkinci seçenek yarılanma
ömrünün ve etki süresinin kısa olması nedeniyle sodyum nitroprussid dir.
(1mikrogram/kg/dak infüzyon) β reseptör blokajı sonucunda α-reseptör
stimülasyonununa yol açarak mevcut hipertansiyonu kötüleştirebileceğinden β
blokerlerin kullanımı kontrendikedir.
d) İlaca bağlı akut koroner sendromlar
Kokain norepinefrin, epinefrin, dopamin ve serotonin salınımını arttırır,
geri alımını bloke ederek;kalp üzerine direk ve indirek etki ile β adrenerjik
reseptörlere etki ile kalp hızını arttırır, α adrenerjik reseptörlere etki ile
koroner vazospazma yol açar. Kokain intoksikasyonunda nitrogliserin kokaine
bağlı vazokonstriksiyonu önler, β blokerlerin kullanımı ise durumu kötüleştirir.
İlaca bağlı akut koroner sendromlarda ciddi hipertansiyon eşlik etse bile
fibrinolitiklerin yararının riskinden fazla olduğu saptanmıştır.
e) İlaca bağlı şok
İntravasküler volüm azalmasına yol açarak hipovolemik şoka neden olan ilaç
alımlarının tedavisinde salin ve Dopamin infüzyonu (Dopamin 3 mikrogram/kg/dak)
yapılmalıdır.
Sistemik damar direncini azaltan ilaç alımlarının tedavisinde ise noradrenalin
ve fenilefrin infüzyonu önerilmektedir.
Miyokard kontraktilitesini azaltarak kardiyojenik şoka yol açan toksisitelerde
sistemik damar direnci artmış olduğu için tedavide Dobutamin 3 mikrogram/kg/dak
infüzyonu önerilmektedir.
f) İlaca bağlı kardiyak arrest .
Tüm hastalar için standart İKYD protokolleri uygulanmalıdır
Zehirlenme vakalarında daha uzun resüsitasyon yapılması gerektiği unutulmamalı,
standard protokollere cevap vermeyen hastalara resüsitasyonda ekstrakorporeal
membran oksijenizasyonunun uygulanması düşünülmelidir.
Standart protokoldekinden daha yüksek dozda ilaç kullanımının
gerekebileceği unutulmamalıdır.
Standart İKYD ilaçları dışında NaHCO3, Ca++, glukagon, insulin gibi ilaçların ve
spesifik antidot kullanımının yararlı olabileceği hatırda tutulmalıdır.
Resüsitasyon başarısız olduğu zaman hastalar organ bağışı açısından
değerlendirilmelidirler
Kaynaklar:
1.Watson WA,Litovitz TL ve ark. 2004 Annual Report of the American
Association of Poison Control Centers Toxic Exposure Surveillance System. Am. J.
Emerg. Med. 2005: 499-666
2.Goldfrank LR, Flomenbaum NE, Lewin NA. Principles of Managing the Poisoned or
Overdosed Patient: An Overview. “Goldfrank’s Toxicologic Emergencies” McGraw-Hill.
2002;37-39
3.The 2005 AHA Guidelines for CPR and ECC:Toxicology in ECC.Circulation
2005;112:IV 126-IV 132
4.Goldfrank LR, Flomenbaum NE, Lewin NA. Vital signs and toxic syndromes.
“Goldfrank’s Toxicologic Emergencies” McGraw-Hill. 2002;255-260
5.Smilkstein MJ. Techniques used to prevent gastrointestinal absorption of toxic
compounds. “Goldfrank’s Toxicologic Emergencies” McGraw-Hill. 2002;44-57
6.Hack JP, Hoffman RS. General management of poisoned patients. “Emergency
Medicine”(Ed. J. Tintinalli) McGraw-Hill. 2003;1057-1063
7.Mokhlesi B, Leiken JB, Murray P. Adult Toxicology in Critical Care.Part
1:General Approach to the İntoxicated Patient. Chest.2003;123(2):577-592
8.Brett AS, Rothschild N, Gray R, et al. Predicting the clinical course in
intentional drug overdose: implications for the use of the intensive care unit.
Arch Intern Med 1987; 147:133-137
9.Hamad AE, Al-Ghadban A, Carvounis CP, et al. Predicting the need for medical
intensive care monitoring in drug-overdosed patients. J Intensive Care Med 2000;
15:321-328
10.Kulling P, Persson H. The role of the intensive care unit in the management
of the poisoned patient. Med Toxicol 1986; 1:375-386
11.Callaham M. Admission criteria for tricyclic antidepressant ingestion. West J
Med 1982; 137:425-429
12.Kellermann AL,Fihn SD,Logerfro JP et al.Impact of drug screening in suspected
over dose.Ann Emerg.Med. 1987;16:1206-1216
13.Sporer KA, Ernst AA.The effect of toxicologic screening on management of
minimally symptomatic overdoses. Am J Emerg Med 1992;10:173-175
14.Zimmermann JL. Poisonings and overdoses in the intensive care unit:general
and specific management issues. Crit Care Med. 2003;31(12):2794-2801
15.Carlin TM. β blocker toxicity. “Emergency Medicine”(Ed. J. Tintinalli) McGraw-Hill.
2003;1105-1108
16.Kline KHJA.Calcium channel blockers. . “Emergency Medicine”(Ed. J. Tintinalli)
McGraw-Hill. 2003;1108-1112
17.Kurt C. Kleinschmidt, MD, FACEP Associate Professor of Surgery, Division of
Emergency Medicine; Director, ToxicologyFellowship Program, University of Texas
Southwestern Medical Center; Associate Medical Director, Emergency Department,Parkland
Memorial Hospital, Dallas, Texas
18.Mc Cabe ve ark. Experimental Tricyclic Antidepressant Toxicity:A Randomized,
Controlled Comparison of Hypertonic Saline Solution, Sodium Bicarbonate and
Hyperventilation Ann Emerg.Med.1998;32(3):329-333