« Teorik YazılarCPR (Kardiyopulmoner
Resüsitasyon) ve ECC (Acil Kardiyak Bakım) kılavuz değişiklikleri “ACLS 2005
update”
Yrd. Doç. Dr. Cüneyt AYRIK
Mersin Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı
A. GİRİŞ
CPR’da on yıllardır olan onca efora rağmen hastane dışı kardiyak arrestlerde sağ
kalım oranları düşük olarak kalmıştır (Ortalama %6 veya daha az). Artmış sağ
kalım oranları özellikle “Kuzey Amerika’da” bildirilmiştir (Halka yönelik
organize CPR (kardiyopulmoner resüsitasyon) ve AED (otomatik eksternal
defibrilatör) programları çalışmaları sayesinde).
Şahitli VF’de (ventriküler fibrilasyon) sağ kalım oranları %49-74 oranlarında
(hava alanları, gazinolar, polis departmanlarında kurtarıcılara yönelik CPR ve
AED programları). Bu başarılı programlarda birkaç faktör söz konusu; kardiyak
arrestin hızlı tanınması, kurtarıcıların eğitimi, planlı ve hızlı cevabı, derhal
CPR ve kollapsın 5 dakikası içinde defibrilasyon şartıdır.
B. KARDİYAK ARRESTİN YÖNETİMİ
Tüm kardiyak arrest kurbanları, VF/nabızsız VT (ventriküler fibrilasyon
/nabızsız ventriküler taşikardi) ritmi veya non-VF (asistoli veya nabızsız
elektiriksel aktivite) ritminde bulunurlar. Tüm kardiyak arrest kurbanları
benzer şekilde tedavi edilirler:
Kardiyopulmoner resusitasyon (KPR)
Trakeal entübasyon
Vazokonstrüktörler
Antiaritmikler
Tablo 1. KPR ve ECC'de terapötik girişimlerin sınıflandırılması (3)
| Sınıf | Uzmanların görüşü | Klinik uygulama | Örnek |
| Class I | Mükemmel | Daima uygun, yararlılığı kanıtlanmış ve kesinlilke kullanılabilir | Defibrilasyon |
| Class IIa | İyi-çok iyi | Uygun, yararlı ve kullanılabilir, uygulayıcının seçmesi akıllıcadır (büyük olasılıkla yararlı) | Trisiklik antidepressan intoksikasyonunda sodyum bikarbonat kullanımı |
| Class IIb | Orta-iyi | Alternatif girişimlerdir (belki yararlı olur) | Ventriküler fibrilasyonda amiodarone, magnezyum kullanımı |
| Class indeterminate | Bir sınıfa yerleştirilmesi için yeterli delil yok | Zararlı değil fakat yararlı da değil, beklentiler sınırlı | Nabızsız elektriksel aktivitede vasopressin kullanımı |
| Class III | Kullanılmamalıdır | Uygunsuz, zararlı olabilir | Hiperkarbik asidozda sodyum bikarbonat verilmesi |
Arrest kurbanları için tek farklı tedavi kurtarıcıların VF/nabızsız VT
hastalarını defibrilatör şokları ile tedavi etmesidir. Arrest şahitli veya
monitörize edilmişse ve defibrilatör aleti hemen elde edilemiyorsa sternum
üzerine tek bir prekordiyal darbe (sağlık personeli tarafından kardiyak arrest
sonrası 30 saniye içinde uygulanırsa) VF ritmini nabızlı bir ritme çevirebilir (class
IIb). Bu manevra hastane öncesi VF’ini sonlandırılması için genellikle
etkisizdir. Bundan başka prekordiyal darbe VT’yi daha malign ritimlere (VF,
asistoli, nabızsız elektiriksel aktivite vb.) çevirebilir.
İleri kardiyak yaşam desteğinin (ACLS) temeli, kurtarıcıların hızla uygulayacağı
iyi bir Temel Yaşam Desteği (TYD) bakımı ve kollapsı takip eden birkaç dakika
içinde ventriküler fibrilasyon (VF) veya nabızsız ventriküler taşikardiye (VT)
yönelik defibrilasyon girişimidir. Tanıklı VF arresti kurbanlarında, erken
kaliteli bir CPR ve erken defibrilasyon sağ kalım ve hastaneden taburculuk
oranlarını anlamlı olarak arttırır. İleri yöntemlerle havayolu açma ve dolaşımın
ilaçlarla desteklenmesi gibi tipik ACLS tedavilerinin sağ kalım ve hastaneden
taburculuk oranlarını artırdığı gösterilmemiştir. Dolayısı ile kardiyak arrest
sırasında, temel kardiopulmoner resusitasyon (CPR) ve erken defibrilasyon
birinci derecede önemlidir. İlaç kullanılması ikinci derecede önem arz eder.
CPR ve ECC’da AHA (Amerikan Kalp Birliği) kılavuzlarında major değişiklikleri
etkileyen en önemli faktör “kompresyon-ventilasyon” oranıdır. Yetersiz göğüs
kompresyonları, göğüs kompresyonlarında kesinti veya aşırı ventilasyon oranları
ile;
– kardiyak out-put düşer,
– koroner ve serebral kan akımı azalır,
– Spontan dolaşıma dönüş oranı azalır,
– ve sonuçta başarılı resüsitasyon oranı düşer.
C. 2005 KILAVUZLARINDA EN ÖNEMLİ 5 DEĞİŞİKLİK:
1. Etkili göğüs kompresyonlarının yapılması
2. Tek kişi kompresyon – ventilasyon oranı (30:2) (yenidoğanlar hariç)
3. Her bir kurtarıcı solunum 1 saniyede verilmelidir (göğüs kafesinde gözle
görülür yükselme sağlayacak şekilde)
4. VF/Nabızsız VT kardiyak arrestleri için nabız veya ritim kontrolü
yapılmaksızın tek bir şoku takiben derhal CPR
5. Çocuklarda AED (Otomatik Eksternal Defibrilatör)kullanımı (1-8 yaş)
D. YENİ GELİŞMLER
CPR talimatlarında basitlik
Dakikadaki göğüs kompresyonlarının sayısının arttırılması
CPR sırasında göğüs kompresyonlarında kesintileri azaltmak
Halktan kurtarıcılar için; göğüs kompresyonlarına başlamadan önce dolaşımın
bulgularının değerlendirilmesinin eliminasyonu
– Cevapsız solunumu olmayan kurbana 2 kurtarıcı soluk
sonrası derhal göğüs kompresyonlarına başlanacak
Kurtarıcı soluklar için talimatlar basitleştirildi (ağızdan-ağıza, buruna, bag-mask
vs.); soluklar göğüs kafesinde gözle görülür yükselme yapacak şekilde 1 sn’de
verilecek
Halktan kurtarıcıların göğüs kompresyonu yapmaksızın kurtarıcı soluk
denemelerinin eliminasyonu
Tüm yaş gruplarında (yeni doğan infantlar hariç) tek kurtarıcılar için
kompresyon-ventilasyon oranı 30:2
– Bu tavsiye öğrenmeyi kolaylaştırmak ve göğüs
kompresyonlarındaki kesintiyi minimalize etmek için düzenlendi
Sağlıkçılar için pediyatrik TYD kılavuzlarının uygulanmasında yaş grupları
modifiye edildi.
– Halktan kurtarıcılar için;
8 yaş altı
çocuk
8 yaş üstü
erişkin
– Sağlık Personeli için;
12-14 yaş
altı çocuk
12-14 yaş
üstü erişkin
Göğüs kompresyonlarının önemi vurgulandı.
– “Push hard and push fast” (güçlü ve hızlı kompresyonlar;
dakikada 100 kompresyon
– Tam gevşemeye izin verin
– Tüm kurtarıcı eforlar sırasında (endotrakeal tüp -LMA
takmak, ilaç vermek, hastanın yeniden değerlendirilmesi vb.) göğüs
kompresyonlarında duraksama en aza inmelidir
Nabızsız ritim
Tüm nabızsız arrestler tek bir algoritma altın toplandı.
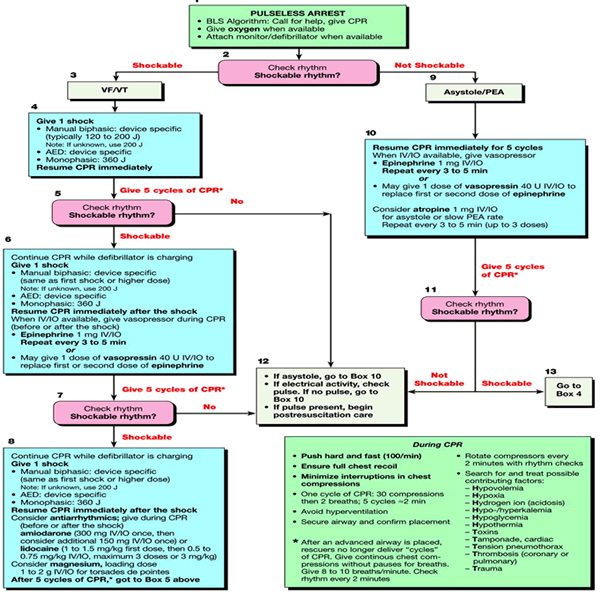
Sağlık personeli şahit olunmayan arrestlerde defibrilasyon öncesi 5 siklus CPR
(yaklaşık 2 dakika CPR) koşulunu düşünebilir
– Özellikle acil tıbbi personelin olay yerine varması 4-5 dakikadan uzun
sürecekse
Nabızsız arrestlerin tedavisi sırasında ritim kontrolleri arasında yaklaşık 5
siklus (~2 dakika) CPR şartı tavsiye edildi
– Kurtarıcılar şok verdikten sonra derhal nabız veya ritim kontrolü
yapmamalıdırlar
– Göğüs kompresyonlarına başlanır ve 5 siklus (~2 dakika) CPR sonrası ritim
bakılmalıdır
Defibrillation (VF/ NabızsızVT): 1 Şok, Derhal CPR(Nabız kontrolü yok, Ritim
kontrolü yok)
VF/nabızsız VE hastaları için bir şok sonrası derhal 2
dakikalık CPR’na başlanır ve defibrilatör şarj olurken CPR’a devam edilir. Alet
karj olduğunda derhal defibrilasyon yapılır.
Neden ? – 1 Şoku Takiben Derhal CPR
1. Güncel AED ile her bir şok sonrası ritim analizi CPR’da ≥ 37 saniyelik
gecikmeyle sonuçlanır
2. İlk şok olguların % 85’inden fazlasında VF’yi sonlandırır. İlk şok yetersizse
CPR’ın yeniden başlaması muhtemelen daha yararlıdır.
3. VF elimine edildikten sonra kalbin normal ritmine dönmesi birkaç dakika alır
ve kalbin kan akımı oluşturması için daha fazla zaman gerekir. CPR bu zaman
aralığında bir köprü olabilir.
4. Defibrilasyon sonrası derhal yapılan CPR zararlı değildir.
Yüksek Kalitede CPR hayatları kurtarır !!

Koroner Perfüzyon Basıncı (KPB)
-KPB= (aortik basınç – sağ atriyal basınç)
-KPB HAYATTA KALMAK İÇİN EN ÖNEMLİ FAKTÖRDÜR
-ROSC (spontan dolaşıma dönüş) ile oldukça koreledir
-CPR durduğu zaman, KPB hızlıca düşer
-CPR tekrar başladığında, önceki KPB’na ulaşmak için 3-6
kompresyona ihtiyaç vardır
Tek kurtarıcılar için uluslararası kompresyon- ventilasyon oranı 30:2 (yeni
doğanlar hariç)
Niçin:
– Halktan kurtarıcıların yaptığı CPR oranı %30 veya daha
azdır
– Halktan kurtarıcıların CPR oranını arttırmak için
kılavuzlar kolaylaştırılmıştır
Tüm yaş grubunda CPR sırasında 1 –saniyelik solunumlar
-Her bir kurtarıcı soluk 1 saniyede verilecek (göğüs
kafesinde yükselme sağlayacak şekilde) (Class IIa)
-Ortalama bir yetişkin için BVM(bag valv maske) volümünün
1/3’ü kadar (500 cc) 1 saniyenin üzerinde.
-HİPERVENTİLASONDAN KAÇININ !!
E. İLERİ YAŞAM DESTEĞİNDE DEĞİŞİKLİKLER
Ana Fikir !!
-Minimal kesintili ve kaliteli CPR önceliklidir
-İleri hava yolu aleti yerleştirilmesi yüksek öncelikli
değildir.
-İleri hava yolu temin edildiğinde asenkron ventilasyon(~8-10/
dakika) (~1 solunum her 6-8 saniyede) ile devamlı kompresyon (~100 / dakika).
-Göğüs kompresyonlarında minimal kesinti!
Defibrilasyon – Genel Görüş
-Arrest şahitliyse ve AED elde edilebiliyorsa derhal defibrilasyon
-Arrest şahitli değilse veya alana ulaşmak >4-5 dakika ise defibrilasyon öncesi
CPR
-Bir şoku takiben derhal CPR (başlangıçta göğüs kompresyonları ile), 5 siklus
CPR veya 2 dakika sonra ritmin değerlendirilmesi
CPR’ın Önemi “Three-Phase Model”
Üç fazlı modelede ilk dört dakikada en iyi tedavi hala defibrilasyondur.
Ancak acil tıp sistemi çalışanlarının hastane dışı arrest kurbanların a bu
safhada ulaşması her zaman mümkün değildir. Dolaşım fazında (4-10 dakika)
öncelikli olarak CPR yapılmalıdır. Metabolik fazda en iyi tedavinin ne olduğu
konusu halen tartışmalıdır.
“Three-Phase Model”
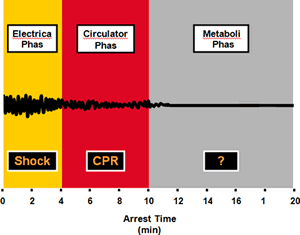
Şekil2. CPR’ın Önemi “Priming the Pump”
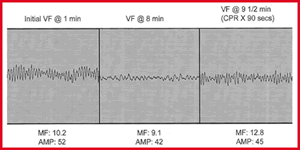
Şekil 2’de olduğu gibi elektrofizyolojik açıdan bakacak olursak ilk 1 dakikada
VF yüksek amplitüdlü ve median frekanslıdır. CPR yapılmadığı zamanlarda VF
amplitüdü düşmekte ve asistoliye benzer durum almaktadır. Ancak bu noktada
yaoılan 90 saniyelik CPR ile VF amplitüd ve frekans yönünden ilk VF’ye
benzemektedir.
Defibrilasyon – Enerji Düzeyleri
Erişkin defibrilasyonu için:
– monofazik manual defibrilatörler 360 J
– truncated exponential dalga formlu bifazik 150-200 J
– rectilinear dalga formlu bifazik 120 J
– Bifazik bilinmeyen tip 200 J
3 Sıralı Şoka Karşılık 1 Şok
VF/nabızsız VT tedavisi için 3 sıralı şok yerine derhal CPR’nu (göğüs
kompresyonları başlanır) takiben yalnızca 1 şok tavsiye edildi. Sebebi;
– yeni defibrilatörlerle yüksek ilk şok başarı oranları vardır
– Bifazik defibrilatörler ilk şok sonrası VF’yi >%90 sonlandırır
İlk şok başarısızsa araya giren göğüs kompresyonları miyokarda oksijen ve
substrat sunumunu iyileştirebilir ve takip eden şok un başarılı olma şansı
artar. AED 3 şok için 90 saniye gerektirir (90 SANİYE CPR YAPMAMAK gibi) ve
göğüs kompresyonlarına ara vermek zararlıdır.
İlaçların Verilmesi
İntravenöz veya intraosseöz ilaç verilmesi endotrakeal yola (ETT) tercih edilir.
İlaçlar CPR sırasında ritim kontrolü sonrası mümkün olduğunca çabuk
verilmelidir. İlaç verilme zamanı göğüs kompresyonlarındaki minimal
kesintilerden daha az önemlidir
ACLS İlaçlarında Major Değişiklikler
VF/ NabızsızVT/ assistoli/ PEA
– Epinefrin her 3-5 dakikada bir
– Vasopressin X 1 ; ilk veya ikinci doz epinefrin yerine verilebilir
VF/ NabızsızVT
– Amiodarone (Class IIb)
– Lidocaine (indeterminate)
Vazopressörler:
Epinefrin ve vazopressinin kardiyak arrest sırasında yaygın kullanılmasına
rağmen;Arrest sırasında herhangi bir anda vazopressörlerin rutin verilmesinin
hastaneden taburculukta sağkalım oranlarını arttırdığına dair plasebo kontrollü
çalışma yoktur. 5 randomize hastane dışı çalışmanın meta analizinde;
– spontan dolaşıma dönüş,
– 24 saat içinde ölüm veya
– hastaneden taburculuk öncesi ölüm bakımından vazopressin ve epinefrin arasında
anlamlı fark bulunamadı.
Vazopressörler veya antiaritmikler CPR sırasında ritim kontrolü sonrasında
olabildiğince çabuk verilmelidir. Yüksek doz epinefrinin rutin kullanımı yararlı
değildir ve gerçekte morbidite ve mortalite oranlarını arttırabilir. (yeni
randomize kontrollü çalışma ile doğrulandı). Yüksek doz epinefrin spesifik
problemlerin tedavisi için gerekli olabilir (Beta bloker veya kalsiyum kanal
blokerleri entoksikasyonu gibi).
Antiaritmikler
Kardiyak arrest sırasında rutin olarak herhangi bir antiaritmik ilaç
verilmesinin hastaneden taburculukta sağ kalım oranlarını arttırdığına dair
kanıt yoktur . Şok –refraktör VF’de amiadorone kullanımı (lidokain ve plasebo
ile karşılaştırıldığında) kısa dönem sonuçları iyileştirir (hastaneye sağ kabul
oranları gibi).
İleri Hava Yolu Aletlerinin Kullanımı
LMA (Laringeal maske hava yolu) ve Combitube düşünülmelidir (Class IIa). İleri
hava yolu resüsitasyon sırasında birkaç dakika içinde yerleştirilebilir.
Endotrakeal Tüpün yerini doğrulamada klinik değerlendirmeye ilaveten End Tidal
Karbondioksit detektörleri (ETCO2) ve özefagiyal detektör aleti (EDD) kullanımı
tavsiye edilmektedir (Class IIa).
Nabızlı Aritmiler
Semptomatik Bradikardi
– Atropin 0.5mg IV (max 3mg) öneriliyor.
– Isoproterenol algoritmadan çıkarıldı !!
Taşikardi
– Tek bir algoritma içinde özetlendi
– Dar QRS kompleksine karşılık geniş kompleks, düzensiz ritimlere karşılık
düzenli ritimler
– Polimorfik VT; VF gibi tedavi edilmelidir (yüksek enerjili asenkron
defibrilasyon ile)
Resüsitasyon- Sonrası Stabilizasyon
Başlangıç resüsitasyon sonrası miyokard ve organ fonksiyonları kan basıncı
desteklenmesi, vücut ısısının kontrolü (özellikle hiperterminin önlenmesi veya
tedavisi), glukoz düzeyinin kontrolü ve rutin hiperventilasyondan kaçınarak
desteklenmelidir.
Terapötik Hipotermi
Hastane dışında başlangıç ritmi VF olan komatöz olgularda 12-24 saat için
32oC-34oC’ye soğutmak Class IIa olarak öneriliyor. Bu girişimin nörolojik
sonuçları iyileştirdiği gösterilmiştir Hastane içi veya dışı non-VF arrestli
hastalar için yararlı alabilir(Class IIb). Ayrıca doğumda asfiksi gelişen yeni
doğanlarda seçilmiş hastalarda beynin soğutulması sağkalım oranlarını ve
nörolojik sonuçları iyileştirebilir. Fakat hastane içi kardiyak arrestlerde bu
hipoterminin rolü (tüm yaş gruplarında ve arrest nedenleri vb. durumlarda) daha
ileri tanımlamaları (pratik uygulamadaki zorluklar, soğutmanın optimal metodunu,
zamanını ve süresini ve miktarını tanımlamak vb) gerektirir.
Yeni doğan infantların resüsitasyonu için ventilasyonun ve yüksek akımlı
oksijen verilmesinin önemi vurgulandı
Akut iskemik stroklu hastalarda kriterler uygun olduğunda intravenöz
fibrinolitik verilmesinin (tPA) olumlu etkileri tekrar doğrulandı
Potansiyel Yararlı Olabilecek Tedaviler
“Fibrinolizis”
Standart CPR tekniklerinin başarısız olduğu durumlarda fibrinolitik tedavi
pulmoner embolizm veya diğer kardiyak nedenli arrest olgularında yetişkinlerde
başarılı sonuçlar doğurmaktadır. Günümüzde kardiyak arreste fibrinolitik
uygulanması konusunda (rutin verilsin veya verilmesin) kanıtlar yetersizdir.
Pulmoner emboliden şüphelenilen vakada kullanılabilir (class 2a). CPR fibrinoliz
için kontrendikasyon değildir.
Sonuçların Desteklemediği Girişimler / Müdaheleler
Arrestte pacing
Birkaç randomize kontrollü çalışmada asistolide pacing uygulamanın başarısız
olduğu görüldü. Günümüzde asistolik kardiyak arrestte pacing önerilmemektedir.
VF/nabızsız VT’de Prekordiyal Yumruk
Bu konuda prospektif çalışmalar yoktur. 3 olgu serisinde VF/nabızsız VT nabızlı
bir ritme çevrildi, tersine diğer olsu serilerinde kardiyak ritim bozuldu (VT’nin
hızlanması, VT’nin VF’ye dönmesi, total kalp bloğu, asistoli gelişimi gibi). TYD
uygulayıcıları için önerilmemektedir. Kanıtlar sınırlı olduğundan ACLS
uygulayıcıları için yapılıp yapılmaması konusunda tavsiye yoktur (class
belirsiz).
Kardiyak Arrest Sırasında Rutin Sıvı Verilmesi
Normovolemik kardiyak arrest sırasında rutin sıvı verilmesinin etkisini
değerlendiren insan çalışması yoktur. Kardiyak arrestte rutin sıvı tedavisinin
uygulanması ile ilgili kanıtlar yetersizdir (class belirsiz). Hipovolemi şüphesi
varsa verilmelidir.
Sonuç olarak etkili ACLS yüksek kalitede “Temel Yaşam Desteği “ile başlar
ve özellikle yüksek kaliteli CPR temeldir. Gelecekte ani kardiyak arreslerde
hayatta kalmanın en önemli belirteci eğitilmiş kurtarıcıların varlığıdır. Her ne
kadar VF’a bağlı ani kardiyak arrestlerde seçilmiş hastalar için hipoterminin
hastaneden taburculukta sörvey oranlarını iyileştirdiği son zamanlarda
gösterilse de; en ileri yaşam desteği teknikleri bile sadece kısa dönem
sonuçları iyileştirirler !!
Gelecekte bizlerin en büyük şansı halka yönelik CPR eğitimlerinin arttırılması
ve defibrilasyon programlarının geliştirilmesi ile becerikli ve kaliteli halktan
kurtarıcıların yetiştirilmesidir.
Referanslar:
1. 2005 American Heart Association Guidelines for Cardiopulmonary Resuscitation
and Emergency Cardiovascular Care
2. Adult Basic Life Support :Circulation 2005 112 [Suppl I]: IV-19 - IV-34
3. Management of Cardiac Arrest Circulation 2005 112 [Suppl I]: IV-58 - IV-66
4. Major Changes in the 2005 AHA Guidelines for CPR and ECC: Reaching the
Tipping Point for Change
Mary Fran Hazinski, Vinay M. Nadkarni, Robert W. Hickey, Robert O’Connor, Lance
B. Becker, and Arno Zaritsky . Circulation 2005 112 [Suppl I]: IV-206 - IV-211
5. ACLS 2005 Update “The Essentials”. Dr. John Pawlovich. Fraserlake, BC, CCFB,
Assistant Clinical Professor UBC.