|
Pulmoner Vasküler ve Erişkin Doğumsal Kalp Hastalıkları Çalışma Grubu
Yönetim Kurulu
Başkan:
Prof. Dr. Bahri Akdeniz
Y.K. adına Koordinatör:
Dr. Dursun Aras
Y.K. adına Koordinatör:
Dr. Bülent Mutlu
Üyeler
Halil Ataş
Mehmet Kaplan
Ergün Barış Kaya
Murat Meriç
Gülten Aydoğdu Taçoy
Katkıda Bulunanlar:
Dr. Yalın Tolga Yaylalı
Dr. Dilek Çiçek Yılmaz
|
|
|
 
PH Gündem - Olgu Sunumu (Dr. Dilek Çiçek Yılmaz)Olgu Sunumu
Dr. Dilek Çiçek Yılmaz Olgu Sunumu
Dr. Dilek Çiçek Yılmaz
Mersin Üniversitesi Tıp Fakültesi, Kardiyoloji Anabilim Dalı
40 yaşında kadın hasta 5 yıldır devam eden nefes darlığı, eforla yorgunluk ve çarpıntı şikayetleri ile başvurdu. Öyküde hipertansiyon, diyabet yok, 10 paket/yıl sigara kullanımı mevcuttu. Ailesel PAH öyküsü yok, iştah kesici ilaç kullanımı yoktu. Hastanın 2 gebelik öyküsü (2007 ve 2009 yıllarında) mevcuttu ve gebeliklerini sorunsuz geçirmişti.
Hastaya 5 yıl önce şikayetlerinin ilk başladığı dönemde dış merkezde sınırlı bir kalp kateterizasyonu yapılmış; raporda sadece sistolik pulmoner arter basıncı 98 mmHg, vazoreaktivite negatif, koroner arterler normal olarak belirtilmiş. Hastaya bunun üzerine idiyopatik pulmoner arteriyel hipertansiyon (IPAH) tanısı konularak bosentan 2x125 mg ve iloprost 6x1 inh/gün başlanmış. Hastaya yaklaşık 1 yıl sonra diğer bir merkezde Toraks BT ve V/P sintigrafi yapılmış ve pulmoner tromboemboli açısından yüksek riskli bulunmuş. Toraks BT’de bilateral mozaik perfüzyon paterni, sağ kalp ve pulmoner arterlerde genişleme saptanmış, pulmoner emboli saptanmamış. Alt ekstremite venöz Doppler USG normal olarak raporlanmış. Hastaya bu bulgular ile de kronik tromboembolik pulmoner hipertansiyon (KTEPH) tanısı konulmuş ve hasta pulmoner endarterektomi için değerlendirilmek üzere dış merkeze yönlendirilmiş, fakat hasta kabul etmemiş. Hastaya bunun üzerine riociguat 3x1 tb ve rivaroxaban 1x20 mg eklenmiş.
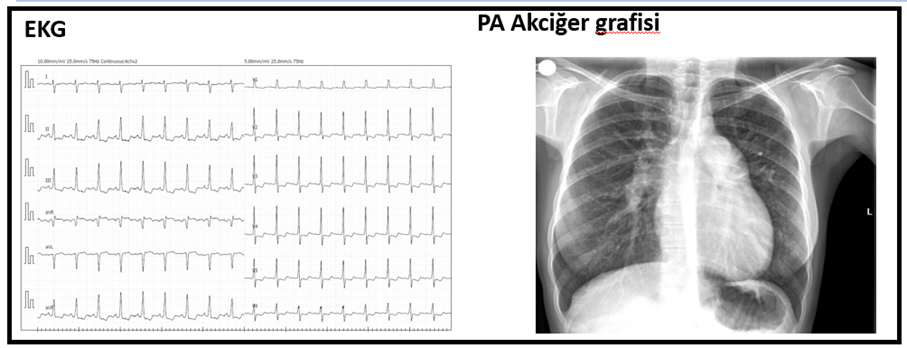
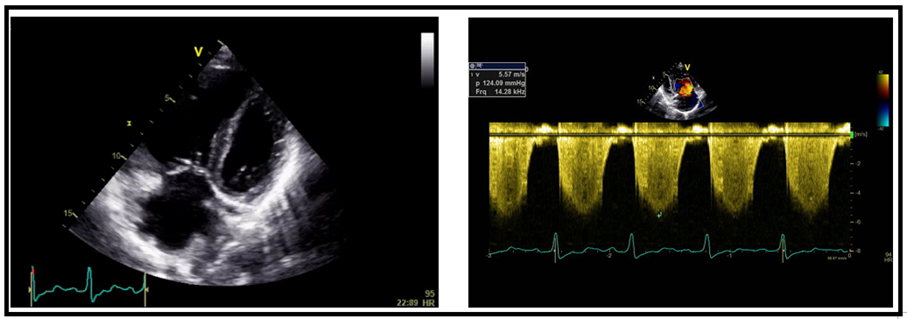
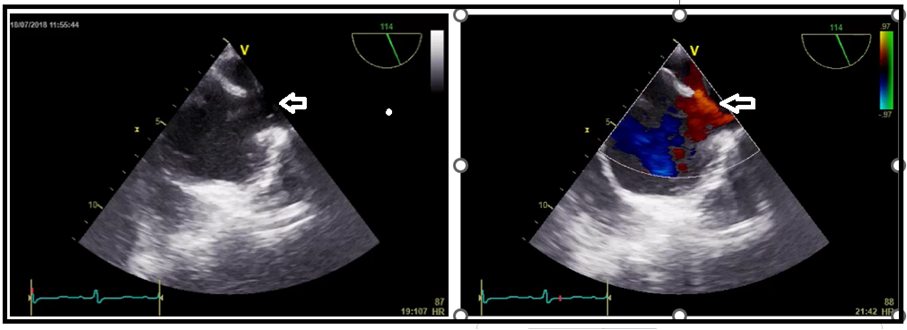
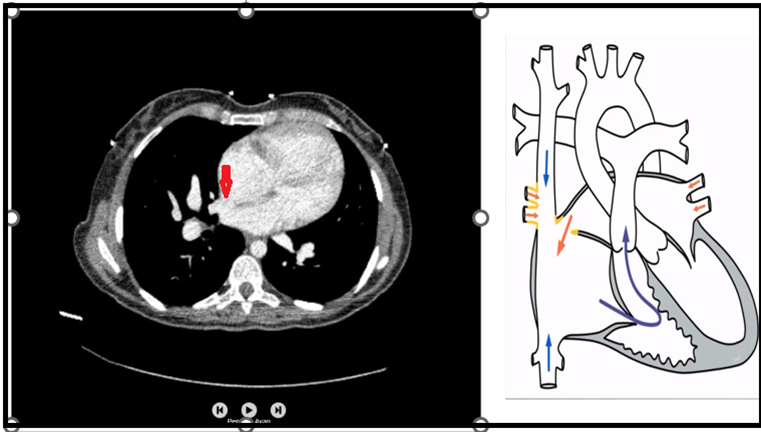
Takiben 2 yıl boyunca kontrollerine düzensiz giden hasta kliniğimize 2018 yılında artan nefes darlığı yakınması ile başvurdu. Hastanın fizik muayenesinde kan basıncı 100/70 mmHg, kardiyak konsültasyonda P2 sert, oksijen satürasyonu %95, siyanozu yoktu. Elektrokardiyografisinde sağ aks, sağ ventrikül hipertrofisi ve yüklenme bulguları, PA akciğer grafisinde kardiyomegali, pulmoner arterde genişleme bulgusu mevcuttu (Şekil 1). Transtorasik ekokardiyografide sağ kalp boşluklarında genişleme, D septum, pulmoner arterde dilatasyon, 5,5 m/s TY velositesi, TY üzerinden ölçülen pik SPAB: 125 mmHg olarak bulundu (Şekil 2, 3). Hastaya yapılan transözefajiyal ekokardiyografide (TEE) süperior vena kava komşuluğunda 14 mm sinus venozus tip atrial septal defekt (ASD) tespit edildi (Şekil 4). Hastanın toraks BT’sinde de ASD ve pulmoner venöz dönüş anomalisi tespit edildi (Şekil 5). Pro-BNP 697 pg/mL (N <125 pg/ml) olarak tespit edildi. Hastanın 6 dakika yürüme testi mesafesi (6DYTM) 470 metre (fonksiyonel sınıf 2) tespit edildi, efora %95 oksijen satürasyonu ile başlayan hastanın efor sonunda oksijen satürasyonunun %88’e düştüğü görüldü.
Hastaya yapılan sağ kalp kateterizasyonunda pulmoner arter basıncı 102/26/56 mmHg, pulmoner kapiller uç basıncı (PKUB) 6 mmHg, kardiyak output: 8 L/dak, kardiyak indeks: 5.2 L/dak/m2, PVR: 6 WU, QP/QS 1.4 bulundu. Pulmoner anjiyografi normal bulunan hastada KTEPH ekarte edildi. Hasta ASD kapatma yönünden değerlendirildi; PVR’sinin 5 WU üzerinde olması, QP/QS değerinin 1.5’un altında olması, eforla desaturasyonunun olması nedeniyle öncelikle PAH spesifik tedavi başlanarak takibine ve sonrasında yeniden sağ kalp kateterizasyonu ile değerlendirilmesine karar verildi. Hastaya bosentan ve riociguat tedavisinin yanında selexipag 2x1 başlandı ve 1000 mcg 2x1’e çıkıldı. 6 ay sonra hastaya yeni bir kalp kateterizasyonu planlandı. Fakat, bu dönemde KOVID pandemisinin başlaması nedeniyle hasta uzun bir süre kontrollerine gelemedi. Nihayet 2020 yılı sonunda yapılan kalp kateterizasyonunda pulmoner arter basıncı 114-42-71 mmHg, PKUB: 7 mmHg, PVR:11 WU, kardiyak output: 5.8 L/dak, kardiyak indeks: 3.7 L/dak/m2, QP/QS: 1 olarak tespit edildi. Hastanın 6DYTM 420 metre idi ve eforla desaturasyonunun arttığı görüldü. Hastanın yeni kateterizasyon sonuçlarına göre ASD’nin kapatılmasının uygun olmadığı ve PAH spesifik tedavi ile devamına karar verildi.
Tartışma
Bu vakamızda önce yetersiz bir değerlendirme sonrası idiyopatik PAH tanısı alarak tedavi başlanan, sonrasında KTEPH olduğu düşünülen, fakat ayrıntılı inceleme sonrasında sinüs venosis ASD’ye sekonder PAH tanısı konulan bir vakayı sunduk. Pulmoner arteriyel hipertansiyon tanısı için tüm hastalara tanısal algoritma tam olarak uygulanmalıdır. PAH tanısı, oksimetrik çalışmanın olduğu tam bir kalp kateterizasyonu ile konulmalıdır. Sinus venosis ASD, transtorasik ekokardiyografi ile gözden kaçabilir. Bu nedenle şüphelenilen hastalarda TEE uygulaması çok önemlidir. Kalp kateterizasonu esnasında yapılan oksimetrik çalışma, bizi gözden kaçan bir şant lezyonu konusunda uyarabilir. Konjenital PAH olan şantlı hastalarda operasyon öncesi mutlaka kalp kateterizasyonu, efor testi ile desaturasyon varlığı, klinik değerlendirme, ekokardiyografik bulgulara göre hastalar operabilite açısından ayrıntılı değerlendirilmeli, treat-and-repair (tedavi et ve tamir et) stratejisi uygulanırken çok dikkatle hasta seçilmelidir.
Şekil 1. Hastanın EKG ve PA akciğer grafisi
Şekil 2. Transtorasik ekokardiyografi, parasternal uzun aks ve kısa aks D-septum.
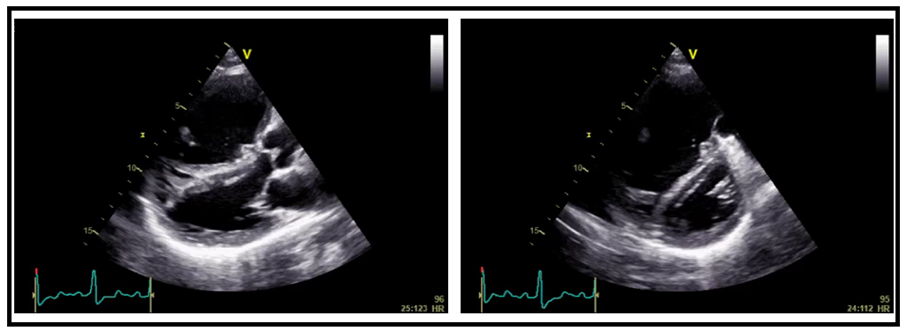
Şekil 3. Transtorasik ekokardiyografi, apikal 4 boşluk görüntüde sağ kalp boşluklarında genişleme ve yüksek TY velosite: 5.5 m/s.
Şekil 4. Transözofageal ekokardiyografi, mid-özofageal bikaval görüntüde sinüs venosis ASD (2-B ve renkli Doppler, beyaz ok)
Şekil 5. Toraks BT, ASD ve pulmoner venöz dönüş anomalisi-kırmızı ok

|





