|
| PH Gündem Yıl: 2018 Sayı: 1 / 2018 |
|
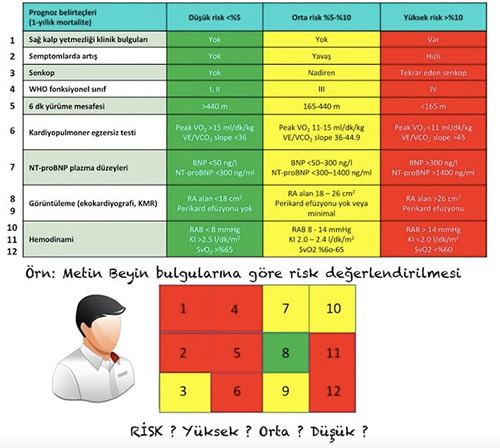
Doç. Dr. Burçak Kılıçkıran Avcı 9. Annual Central European PH Meeting toplantısı 24 – 26 Kasım 2017 tarihleri arasında Viyana da gerçekleşti. Toplantı programı çoğunluğunu ilginç vakaların oluşturduğu biri Dokuz Eylül Üniversitesi Tıp Fakültesi diğeri Cerrahpaşa Tıp Fakültesinden toplam 10 tartışmalı poster sunumu ile başladı. İki gün boyunca toplam beş temel oturum önce vaka sunumu ile başlayıp sonrasında vaka ile ilişkili sunumlar ve panel tartışmaları şeklinde devam etti. Prof.Dr.Cihangir Kaymaz panelist olarak Marc Humbert, Andrew Peacock, Jim White ile birlikte tartışmalarda yer aldı. Pulmoner hipertansiyon da tedavi stratejilerinin farklı ülkelerdeki çeşitli merkezlerden vakalar bazında tartışıldığı bir başka oturumda Prof.Dr. Bahri Akdeniz porto-pulmoner hipertansiyonlu vakalara yaklaşımda bireysel değerlendirmenin önemini üç farklı vakayı kıyaslayarak sundu. Toplantıdan başlıklar ve tartışmalar … Resim 1. KTEPH’ li bir hastanın pulmoner arter segment dalının OCT görüntüsü 2015 Pulmoner hipertansiyon kılavuzundaki ESC/ERS mortalite risk değerlendirme tablosunu nasıl kullanmalıyız (resim 2) konusu bu yıl çıkan üç kayıt çalışmasının (İsveç SPHAR, Fransız PH, COMPERA kayıt çalışmaları) sonuçları eşliğinde yoğun şekilde tartışıldı. Bireysel uygulandığında hastanın bazı bulguları ile düşük risk grubunda bazıları ile orta veya yüksek risk kategorisine düştüğü, tedavi sonrası değerlendirmelerde de benzer şekilde çok sayıda kombinasyonlar oluştuğu aşikâr. Ancak kayıt çalışmalarının sonuçları 2015 kılavuzundaki risk skorlama sisteminin sadece bazı parametrelerinin bakıldığı kısaltılmış hallerinin bile özellikle idiyopatik, herediter, ilaç ilişkili PAH da düşük-orta ve yüksek risk gruplarını iyi ayırdığını doğruluyor. Ayrıca başlangıç tedavisi sonrası yapılan risk değerlendirilmesinin başlangıçta yapılan risk değerlendirilmesine göre prognozu daha iyi belirlediği görülüyor. NYHA/Fonksiyonel kapasite, 6 dk yürüme mesafesi, ve BNP/NT-proBNP gibi sadece üç faktöre bakarak düşük riskli hastayı tanımak olası gibi görünüyor.. Resim 2. 2015 ESC/ERS Pulmoner Hipertansiyon kılavuzu risk tablosunu nasıl kullanmalıyız… Bir başka dikkat çeken konu sağ ventrikülün pulmoner arteryal hipertansiyon prognoz belirlenmesinde ve tedavi hedeflerindeki yeri idi. Gerek kılavuzlar gerekse kayıt çalışmaları risk değerlendirmelerinde görüntüleme yöntemlerine pek yer vermiyor. Halbuki hastanın kliniğinin stabil olması her zaman hastanın prognozu iyi olacak anlamına gelmiyor. İyi görünen hastalarda bile sağ ventrikül süreğen şekilde kötüleşmeye devam edebiliyor. Sunumlar sırasında sonuçları verilen henüz makalesi yayınlanmamış bir çalışmadan PAH spesifik intravenöz tedavi alan hastalarda sağ ventrikül diyastol sonu volümünün giderek azalmasının daha iyi yaşam beklentisi ile ilişkili olduğunu, sağ ventrikül volümü artanlarda ise prognozun daha kötü seyrettiğini görüyoruz. Ayrıca son yıllarda çalışmalarda klinik son nokta olarak tanımlanan “Klinik kötüleşmeye kadar geçen sürenin” yeterli bir gösterge olmadığını biliyoruz. Yakın gelecekte detaylı görüntüleme yöntemleri ile belirlenen sağ ventrikül ve pulmoner sirkülasyonda yapısal, fonksiyonel ve metabolik değişimler klinik çalışmaların son noktası olarak daha çok karşımıza çıkacak gibi görünüyor. “Daha iyi daha iyidir”… Hastam “düşük riskli” demek hastam “stabil” demekten daha iyi bir prognoz göstergesi gibi duruyor. Tedavi ile düşük risk kategorisine dönen hastaların prognozu daha iyi, bunu 4-12 ay içinde sağlamaya çalışmak önemli. Kanıtlar kombinasyon için en uygun zamanlamanın tanı sırasında olduğunu vurgulamaya devam ediyor. Bu toplantı gelecekte hangi konuları tartışacağımıza dair bir öngörü yarattı mı?…. Ufukta sonuçlanması beklenen tartışmalı konular neler?… Bildiğimiz ilaçlar cephesine bakıldığında beta-blokerlerin yeri konusu daha çok tartışılacak gibi görünüyor. NIH sponsorluğunda bir çalışmanın planlanma aşamasında olduğunu görüyoruz. Ortak görüş birliği olmayan tartışmalı konular nelerdi? Grup 2 hastaları tanımlamada sıvı yüklemesinin yeri ve hemodinamik yanıt kriterleri konusu halen standardize edilemeyen tanımlamalar arasındaki yerini koruyor. Pulmoner kapiller uç basınç normal değerinin tanımı (istirahatte < 12 mmHg mı? <15 mmHg mı?) 2018 başındaki Nice-Fransa daki Dünya kongresinde de güncel konulardan biri olacak gibi duruyor. Son söz… |
| 2024 © Bu sitenin tüm haklary Türk Kardiyoloji Derne?ine aittir. |