|
 |
| Kalp Yetersizliği Elektronik Haber Bülteni Yıl: 2 Sayı: 3 / 2009 |
Geçmiş anket sonuçları Bülten İstek Formu |
Heart rate and pulse pressure at rest are major prognostic markers
of early postoperative complications after coronary bypass surgery. Türk Kardiyoloji Derneği Kalp Yetmezliği Bülteni Aralık 2009 Yrd. Doç.Dr. Mehmet Ali ŞAHİN
1. Giriş Koroner hastalarındaki en tartışmalı konulardan birisi, değişik revaskülarizasyon stratejilerindeki risk değerlendirmesidir. Koroner arter baypas greftleme (CABG) operasyonu planlandığında, hastanın cerrahi riskinin tahmininde çeşitli güncel öngörü modelleri mevcuttur (1,2). Bu tür risk öngörülerinin yapılması, özellikle son yirmi yılda kardiyak cerrahiye yönlendirilen yüksek riskli hasta oranlarındaki ısrarlı artış nedeniyle oldukça önemlidir. Bu tür öngörü skorlarının kalitesi, sadece doğru ve düzgün olarak yüksek ve düşük riskli hastaları ayırma yeteneğine değil, ayrıca kolay değerlendirilebilir değişkenleri içermesi gibi uygulanabilirliğine de bağlıdır. Genel popülasyonda yapılan çeşitli epidemiyolojik çalışmalarda, istirahatteki kalp hızının, özellikle kardiyovasküler ölümde olmak üzere ölüm riski için öngörü skoru olduğu kanıtlanmıştır (3). Kalp hızının, sempatik ve parasempatik sistemler arasındaki dengesizliğin sonucu oluşan bir etken mi olduğu ya da eşlik eden bir faktör mü olduğu halen tam olarak belli değildir. Kalp hızı ve mortalite arasındaki ilişki, potansiyel olarak kafa karıştırıcı olarak düşünülen bir çok diğer durumdan (örneğin, kalp yetmezliği, sigara kullanımı) bağımsızdır. Genel cerrahide, preoperatif kalp hızı, perioperatif kardiyovasküler olaylar için bir öngörü skorudur (4). Vasküler cerrahide ise, güncel çalışmalar, perioperatif dönemde girişimsel olarak kalp hızının azaltılmasının, istenmeyen kardiyovasküler olayların oluşumunu önleyebildiğini ortaya koymuştur. Sürpriz olarak, preoperatif kalp hızı ve CABG operasyonu geçirmiş olan hastaların postoperatif sonuçları arasındaki ilişki oldukça az olarak çalışılmış ve bu parametre, kalp cerrahisi için ulaşılabilir risk öngörü skorları için hiçbir zaman dikkate alınmamıştır (1,2). Kalp hızına benzer şekilde, sistolik ve diyastolik kan basınçları arasındaki fark olarak tanımlanan nabız basıncı (NB), (NB=SKB-DKB), bir diğer kullanılabilir değişken olup, üzerinde çok sayıda çalışma yapılmış ve genel popülasyonda kardiyovasküler risk belirteci olarak kabul görmüştür (3). Bu klinik parametre, kan basıncının pulsatil parçasını temsil etmekte olup, merkezi arter sertliğinin indirekt bir belirtecidir. Hemen hemen tüm longitudinal kohort çalışmaları, nabız basıncının kardiyovasküler mortalite ile ilişkili olduğunu göstermekteyse de (3), nabız basıncının, CABG sonrası istenmeyen etkilerinin tahminindeki başarısı bilinmemektedir. Bu kohort çalışmasında, CABG ameliyatı olmuş olan hastalarda kalp hızı ve nabız basıncının potansiyel prognostik faktör olarak kullanılabilirliğini değerlendirmeyi amaçladık. Her iki faktörün postoperatif istenmeyen etki riskindeki artış ile ilişkili olduğunu ve bu ilişkinin bilinen diğer majör risk faktörlerinden bağımsız olduğu varsaydık. 2. Metod 2.1. Kohort ve preoperatif veriler Kohort uygulamaları, veri toplanması ve değişkenlerin tanımlanması ile ilgili detaylar herhangi bir yerde tanımlandığı şekilde uygulandı (5,6). Bizim bu prospektif, gözlemli çalışmadaki amacımız, risk değerlendirmesini ve önleyici yöntemleri geliştirmek için perioperatif olay oranlarını ve bu olaylar ile ilişkili olan faktörleri tanımlamaktır. Kısaca, ağustos 1998 ile ocak 2002 arasında CABG cerrahisi için kliniğimize başvuran tüm hastaları prospektif olarak çalışmaya dahil ettik. Acil cerrahi gerektiren hastalar, fiziksel egzersiz kapasitesi yetersiz olsa ya da gecikmiş vaka olsa da bu çalışmanın dışında tutuldu. Preoperatif veriler, kardiyovasküler hikaye ve koroner arter hastalığı tutulum miktarı ve sol ventrikül ejeksiyon frajksiyonu (LVEF) gibi kardiyovasküler risk faktörlerinden oluşmaktaydı. Hastalar halen sigara kullanmaktaysa ya da cerrahiden 2 yıl öncesine kadar kullanmaya devam etmekte idiyse sigara içicisi olarak tanımlandı. Diyabet tanımlaması, eğer hasta oral antidiyabetik ilaç ya da insülin kullanmaktaysa ya da kan şeker düzeyinin başlangıçta >11.1 mmol/L olan hastalara yapıldı. Preoperatif sistolik ve diyastolik kan basınçları, nabız basıncının tespiti için kullanıldı ve ardışık üç kan basıncı ölçümünün ortalaması alındı. Nabız basıncı (NB=SKB-DKB) ve ortalama kan basıncı (OKB=1/3SKB+2/3DKB) bu üç ölçümün ortalaması alınarak hesaplandı. Hipertansif hastalar, bu amaçla antihipertansif ilaç kullanımı öyküsü olan hastalar olarak tanımlandı. Hiperkolesterolemi tanımlaması, eğer hastanın lipit azaltıcı ilaç kullanma öyküsü varsa ya da başlangıçta ölçülen kan kolesterol düzeyi >240 mg/dl olan hastalara yapıldı. Preoperatif kan kreatinin seviyeleri >150 μmol/l olan hastalarda renal yetmezlik tanımlandı. Ayak bileği kol indeksi tüm hastalarda preoperatif dönemde sistematik olarak ölçüldü ve periferik arter hastalığı tanımlaması bu ölçümlerin <0.85 ya da >1.50 olması ya da periferik arter hastalığı öyküsü mevcudiyeti ile yapıldı. İnme, geçici iskemik atak (TIA) gibi serebrovasküler hastalık ya da karotis revaskülarizasyon öyküsü hasta takip kartlarında belirtildi. Kalp hızı, başvuru esnasında ve istirahat esnasında preoperatif EKG lerinin alınması ile tespit edildi. Devamlı atriyal fibrilasyon ya da flatter mevcudiyeti supraventriküler aritmi olarak tanımlandı. Hastaların tedavisinde beta blokör ilaç mevcudiyeti hasta takip kartlarında belirtildi. Sol ventrikül ejeksiyon fraksiyonu (LVEF) ventrikülografiye göre belirlendi. Düşük LVEF <0.40 olarak tanımlandı. Koroner darlık oranının %70 den fazla olması ya da sol ana koronerde %50 den fazla darlık olması ciddi koroner darlık olarak tanımlandı. 2.2.Perioperatif veriler Perioperatif veriler, revaskülarizasyon tamamlansa da tamamlanmasa da yapılan baypas sayısı, kardiyopulmoner baypas ya da pompasız cerrahi kullanımı ve eşlik eden diğer cerrahiden (örneğin kapak ya da karotis cerrahisi) oluşmaktadır. 2.3. Sonuçlar Postoperatif sonuçlar, cerrahiyi takip eden ilk ay içerisinde toplandı. Primer sonuçlar, ölüm, ölümcül olmayan miyokard infarktüsü, inme ve TIA dan oluşmakta olup kompleks idi. En az iki EKG derivasyonlarında Q dalgasının oluşması ve/veya postoperatif troponin-I (cTnl) pikinin >20 μg/l olması, ölümcül olmayan miyokard enfarktüsü olarak tanımlandı. Ölümcül olmayan inme ya da TIA tanısı, hastayı bu dönemde takip eden herhangi bir hekim tarafından konuldu ve özellikle sınırda olan ve doğrulanması gereken vakalarda nörologlarla konsülte edildi. Klinik olaylar (ölüm ve inme ya da TIA) ve cTnl pikine de sekonder sonuçlar olarak ayrı ayrı çalışıldı. 2.4. İstatistiksel metotlar Veriler ortalama ± SD olarak rapor edildi. Tek değişkenli analizlerde, primer sonuçların oluşmasındaki risk faktörleri, farklı değişkenler için χ 2-testi ve süregelen değişkenler için Student’s t-testi kullanılarak incelendi. Çoklu lojistik regresyon analizi, bağımsız öngörü faktörleri ile model oluşturulması için kullanıldı. Bu amaçla, tüm faktörler başlangıçta çok değişkenli modele (başlangıç modeli) dahil edildi. Basamaklı inme prosedürü kullanılarak, p>0.15 olan tüm faktörler, sonuç modelini oluşturmak üzere değerlendirmeden çıkartıldı. Yaş, cinsiyet, SKB, beta blokör kullanımı ve düşük LVEF, ayarlanabilir değişkenler olarak modele dahil edildi. Tüm modeller, kombine koroner ve kapak cerrahisi geçiren hastalar, hastaların çalışma dışı bırakılmasının ardından bir kere daha gözden geçirildi. Tüm testler için ≤0.05 p değeri anlamlı kabul edildi. Bu istatistiki veriler Statview 5.0 software (SAS institute, Cary NC) kullanılarak yapıldı. 3. Sonuçlar 1022 hasta çalışmaya dahil edildi. Tablo I popülasyonun temel karakteristik özelliklerini göstermektedir. Çalışma grubundaki ortalama kalp hızı 65.8 ± 13.5 vuru/dk idi. Toplam ve beta blokör tedavi kullanıp kullanmamasına göre, çalışma topluluğundaki kalp hızının dağılımı Şekil I de gösterilmiştir. Başlangıçta kalp hızı hastaların %11.7 sinde >80 vuru/dk idi (sırasıyla beta blokör alan ve almayanlarda %5 ve %22.3, p<0.05). Çalışma grubundaki ortalama nabız basıncı 58.1 ± 10.9 mmHg idi. Çalışma grubundaki nabız basıncı dağılımı Şekil II de gösterilmiştir. Nabız basıncı hastaların %11.3 ünde 70 mmHg nın üzerinde idi (sırasıyla hipertansiyon öyküsü varlığında ve yokluğunda %13.3 ve %9.9, p=ns). Post operatif ilk ay içerisinde, 33 hasta (%3.2) kaybedildi. 37 hastada (%3.6) inme ya da TIA gelişti. Post operatif miyokard infarktüsü 118 hastada gelişti (%12.1). Toplamda, 146 (%15.0) hastada primer kompleks sonuçlar gelişti. Bu hastalar daha sonrasında kalan 876 komplikasyonsuz hasta ile karşılaştırıldı (Tablo II). Tek değişkenli analizlerde, cinsiyet oranı, renal yetmezlik, başvuru esnasında NYHA evre III ya da IV olması, düşük LVEF (<0.40), başvuruda unstabil kardiyak durum, kombine kapak cerrahisi ve kalp hızı iki grup arasında anlamlı farklılıklar göstermekteydi. Ortalama nabız basıncı ise gruplar arasında değişiklik göstermemekteydi. Bununla beraber, kalp hızı ve primer sonuçlar arasında sabit bir pozitif ilişki mevcut iken (Şekil III), nabız basıncı ve primer sonuçlar arasındaki ilişki, en yüksek olay gelişim oranını nabız basıncı için <40 ya da >70 mmHg olacak şekilde “U” şekilli paternde görülmektedir (Şekil IV). Bu spesifik patern ile ayrıca üç tip olay (ölüm, inme/TIA ve miyokard enfarktüsü) ayrı ayrı çalışıldığında da karşılaşılmaktadır. Sonuç olarak, takip eden analizlerde, nabız basıncı sürekli bir değişken olarak değerlendirilememiş olsa da üç ayrı kategoride değerlendirilmiştir: Düşük nabız basıncı (<40 mmHg), normal nabız basıncı (40-70 mmHg) ve yüksek nabız basıncı (>70 mmHg). Şekil V de preoperatif kalp hızı ve nabız basıncına göre postoperatif olay oranları görülmektedir. Çok değişkenli analiz modeli, Tablo III de gösterilen risk ve primer sonuçlardaki tüm potansiyel değişkenler arasındaki ilişkileri açıklamaktadır. Sonuç modeli, anlamlı olmayan değişkenlerin basamak basamak çalışma dışı bırakılması ile elde edilmiştir. Kalp hızı, primer sonuçların ortaya çıkması ile, yaş, cinsiyet SKB, düşük LVEF ve beta blokör kullanımı değişkenleri için düzenleme yapıldığında bile, anlamlı bir şekilde ilişkilidir. Benzer şekilde, aynı modelde, düşük nabız basıncı ile sadece bir değişkende ilişki mevcutken, yüksek nabız basıncı primer sonuçlar ile anlamlı bir şekilde ilişkilidir. Ayrıca, sadece klinik sonlanım noktaları (ölüm, inme ya da TIA), sekonder sonuçlar olarak birleştirildiğinde (Tablo III), yüksek nabız basıncı, diğer risk faktörlerinden bağımsız bir şekilde bu sonlanım noktası ile anlamlı bir ilişki göstermiştir. Aynı modelde, kalp hızı sınırda bir ilişki göstermiştir (p=0.07). Sonuçlar primer sonuçlarda kullanılan olayların her birine göre ayrı ayrı tanımlandığında benzer veriler bulunmuş olup, sonuçların sayısı istatistiksel olarak anlamlı olamayacak kadar az idi. Model içerisindeki ortalama arter basıncı ile nabız basıncının yerleştirilmesi esnasında, ortalama arter basıncı ve sonuçlar arasında anlamlı bir ilişki bulunmadı (veriler gösterilmemiştir). Değerlendirmelerin ikinci grubunda, eş zamanlı yapılan kapak cerrahisinden fayda görmüş olan 160 hasta çalışma dışı bırakılmış, kalp hızı ve nabız basıncı primer sonuçlar ile ilişkili kalmış ancak az sayıda vaka sınırda sonuçlar göstermiştir (p<0.10, veriler gösterilmemiştir). 4. Tartışma Bu çalışmada, kalp hızı ve nabız basıncının, çeşitli öngörü skorlamaları için sıklıkla kullanılan diğer risk faktörlerinden bağımsız olarak, kötü post operatif prognozun öngörüsü olduğunu gördük. Postoperatif olaylar ile kalp hızı arasında pozitif korelasyon görülmekteyse de, nabız basıncı ile aralarındaki ilişki lineer değildir. Bununla beraber yüksek nabız basıncında (>70 mmHg) yüksek kardiyovasküler olay oranları saptanmıştır. Kalp hızı ve nabız basıncı, postoperatif istenmeyen olaylar açısından bağımsız öngörülerdir. Epidemiyolojik çalışmaların çoğu, istirahat esnasındaki kalp hızı ile özellikle kardiyovasküler mortalite olmak üzere mortalite oranları arasında anlamlı bir ilişki olduğunu göstermişlerdir (derleme için [3] e bakınız). Bu çalışmalar incelendiğinde, istirahat kalp hızındaki her 20 vuru/dk lık artışın, mortalite oranlarında %30-50 oranında bir artışa neden olduğu görülmektedir. Güncel çalışmalar sadece bu sonuçları doğrulamakla kalmamış, ayrıca, sigara içimi, sedanter yaşam, obezite, solunum sistemi ya da kan hastalıkları gibi kalp hızındaki artış ile beraber seyredebilen diğer kafa karıştırıcı faktörleri de dışlamıştır. İstirahat kalp hızı, otonomik sinir sistem dengesinin bir belirtecidir ve yüksek kalp hızı, sempatik sistemin parasempatik sisteme olan üstünlüğünü yansıtmaktadır. Sempatik sinir sistemi, miyokardiyal oksijen ihtiyaç ve sunum dengesizliğini arttırmak usulü ile iskemi oluşturan ve platelet agregasyonunu arttırırken, fibrinolitik aktiviteyi azaltarak, koroner trombozu kolaylaştıran kalp cerrahisi esnasında yüksek oranda aktiflenir (7). Her ne kadar, perioperatif yüksek kalp hızı perioperatif MI için bir risk faktörü olarak düşünülmekteyse ve kardiyak olmayan cerrahilerde (8), özellikle damar cerrahisinde (9), beta blokörlerin kullanılması ile yapılan iyi bir kalp hızı kontrolünün prognostik olarak ilgi çektiği söylense de, kalp cerrahisi planlanan hastalar için yapılan risk değerlendirmesinde kalp hızına çok az yer verilmektedir. Reich ve ark., bilgisayarlı operasyon verilerini derlerken, prekardiyopulmoner baypas fazında kalp hızının >100 olması durumunun post operatif miyokard enfarktüsü için bağımsız bir risk faktörü olurken, post operatif inme ve ölüm için bir risk faktörü olmadığını bulmuşlardır (10). Puddu ve ark., kalp hızı değerinin üst sınırını 130 vuru/dk olarak aldıkları çalışmalarında benzer sonuçlara ulaşmışlardır (11). Bir diğer çalışmada, Fillinger ve ark. (12), operasyon öncesi kalp hızının ≥ 80 vuru/dk olmasının artmış mortalite riski ile ilişkili olduğunu bulmuşlardır. Tüm bu çalışmalarda, ameliyat salonunda CABG operasyonuna çok yakın periyotlarda kaydedilen kalp hızları kullanılmıştır. Tam aksine, bizim çalışmamızda ise hastanın cerrahi riski için daha uygun bir zaman aralığı olan başvuru anı kaydedilen kalp hızları kullanıldı. Her ne kadar bu gözlemsel çalışma, kalp hızının preoperatif dönemde yavaşlatılmasının prognostik bir faydası olduğunu gösterememiş olsa da, kalp hızının bir prognostik belirteç olarak kullanılabilirliğinin altını çizmiştir. Günümüzde, kalp cerrahisinde risk sınıflaması için kullanılan hiçbir öngörü skoru, kalp hızını bir değişken olarak içermemektedir. Bu durum, yüksek kalp hızının kalp yetmezliği ya da hemodinamik instabilite gibi halihazırda bu risk skorlarında mevcut olan durumlarda yüksek olabileceği gerçeği ile açıklanabilir. Beta blokör kullanımı gibi birçok kafa karıştırıcı durumlara rağmen, bu çalışmadaki en önemli bulgularımızdan bir tanesi, preoperatif kalp hızının postoperatif olaylar için bağımsız bir öngörü olduğudur. Temelde, nabız basıncı, ventriküler ejeksiyon ile büyük arter sertlikleri ve dalga yansımaları arasındaki ilişki olarak tanımlanır (13). Çeşitli geniş ölçekli gruplarda yapılan çalışmalar nabız basıncının ölümcül olan ve olmayan kardiyovasküler olaylar için, özellikle hipertansif hastalarda bağımsız bir öngörü olduğunu göstermektedir (derleme için [3] e bakınız). Nawrot ve ark. (14), nabız basıncının Framingham skoru ile elde edilen bilgiye ek prognostik bilgiler sağladığını bulmuşlar ve nabız basıncının öngörü gücünü arttırmak için, bu skorlamaya dahil etmek istemişlerdir. Nabız basıncı, ayrıca, ventriküler kitle (15) ve koroner aterosklerozun genişliği (16) gibi aracı belirteçler ile de uyumluluk gösterir. Merkezi arter sertliği, geniş nabız basıncı ve kardiyovasküler hastalık arasındaki bağlantının ana açıklaması gibi görünmektedir. Arteryal sertlik, afterloadı (17) ve miyokardiyal iş yükünü (18) arttırır ve iskemiye neden olur (19). Ek olarak, ascendan aortanın sertliğine de katkısı bulunabilen yaygın ateroskleroz, kalp cerrahisindeki postoperatif kardiyovasküler olaylar ile ilişkilidir. Bildiğimiz kadarıyla, bu çalışma, perioperatif zaman aralığında nabız basıncının öngörü rolünü değerlendiren ilk çalışmadır. Aronson ve ark. (20), prospektif çok merkezli bir çalışmasında, izole sistolik hipertansiyonu (SKB>140 mmHg ve DKB<90 mmHg ya da diğer bir deyişle, NB>50 mmHg) olan hastalarda perioperatif morbiditede %40 lık bir artış bildirmişlerdir. Bu çalışmada, yüksek SKB nın mı yoksa yüksek nabız basıncının mı gerçekte perioperatif olaylar için öngörü olduğu açık değildir. Bizim çalışmamızda, çeşitli eşlik eden, kafa karıştırıcı faktörler ve diğer risk faktörlerinin ötesinde, nabız basıncı, SKB na göre düzenlense bile, mortalite, inme ve diğer birleşik primer sonuçlar ile bağımsız olarak ilişkilidir. Kalp hızı, nabız basıncına her iki genel popülasyonda (21) ve hipertansif hastalarla (22) korele edildiğinde, kalp hızı ve nabız basıncı arasında, kalp hızının yapay olarak 65 ile 120 arasına arttırılarak nabız basıncının etkilenmesi sağlanmadıkça, arteryal sertlik belirteci olarak direk bir bağlantı yoktur (23). Böylece, nabız basıncının kalp hızına göre belirlenmeyeceği söylenebilir ve bu iki belirtecin kombinasyonu, perioperatif risk değerlendirmesinde ilgi çekicidir. Çalışmamızın bazı sınırlamaları vardı. Öncelikle, bu gözlemsel bir çalışma idi ve sonuçlarımızı kafa karıştırıcı değişkenlere uydurma gayretlerimize rağmen, arta kalan kafa karıştırıcı değişkenlerden tam olarak kurtulamadık. İkinci olarak, kohortumuzun sınırlı büyüklükte olması nedeniyle, primer sonuçlarımız çeşitli olayları içermekteydi ve farklı sonlanım noktaları ile ilgili anlamlı sonuçlar elde edemedik. Postoperatif MI tanımlaması için kullanılan cTnl eşik konsantrasyonu, bu konuda kesinleşmiş bir kesin rakam olmaması nedeniyle 20 μg/l olarak rastgele seçilmiştir. Bununla birlikte, çalışmamızda, cTnl seviyelerindeki anlamlı bir artışın miyokardiyal hasarın belirtisi olarak düşünülebilmesi amacıyla, birçok diğer çalışmaya göre daha yüksek bir üst sınır kullandık. Salamonsen ve ark. (24), hastaları post operatif cTnl seviyelerine göre sınıflandırmış ve cTnl pikinin >20 μg/l olduğu vakalarda daha yüksek istenmeyen sonuç oranları ile karşılaşmıştır. Buna ek olarak, birleşik klinik sonlanım noktaları kriterlerimiz (inme ve ölüm) üzerine odaklandığımızda, birbiri ile uyumlu sonuçlara ulaştık. Nabız basıncının merkezi arter sertliğinin bir belirteci olması ve aortik ateroskleroz perioperatif cerrahi risk faktörlerinden birisi olması nedeniyle (25), yüksek nabız basıncı olan hastalarda, daha ciddi ateromatöz aortik hastalığın mevcudiyeti ile kısmen açıklanabilen, nabız basıncı ve istenmeyen sonuçlar arasındaki ilişkiyi, göz ardı edemeyiz. Bununla birlikte, çalışmamızdaki, yüksek nabız basıncının istenmeyen olaylar ile neden ilişkisi olduğunu açıklamaya çalışmamıza rağmen, esas amacımız, nabız basıncını bir risk faktörü olmaktan ziyade risk belirteci olarak göstermek ve açık olarak direk bir nedensel ilişkiyi ortaya koymaktır. Benzer şekilde, aort kapak hastalıkları (yetmezlik ya da darlık), nabız basıncını etkileyebilmekte, ancak nabız basıncı-istenmeyen olaylar ilişkisi, kapak cerrahisinden ya da bu çalışmada dışlanan çeşitli cerrahi tiplerinden sonra da anlamlı olarak kalmaktadır. Sonuç olarak, her ne kadar kalp hızı ve istenmeyen olaylar arasındaki ilişkiyi beta blokör tedavisinden bağımsız olarak bulsak da, bu durumun, yetersiz dozajda tedavi uygulanmasından kaynaklanıp kaynaklanmadığını ve sıkı bir kalp hızı kontrolünün postoperatif olay oranlarında azalma yapıp yapamayacağını doğrulayamadık. Ek olarak, kohort boyutu, beta blokör ajanların özellikleri (örneğin intrensek sempatomimetik aktivitesi)ve/veya erken post operatif dönemde ilaca devam edilip edilmemesine bağlı ortaya çıkan değişik sonuçları tespit edecek kadar büyük değildi. Sonuçta, çalışmamızda her ne kadar, kapak ve koroner cerrahisi hastalarını kombine etsek de, özellikle koroner cerrahisi üzerine odaklanıldı ve sonuçlarımız koroner cerrahi dışı kalp cerrahisine uygulanabilir olmayabilir (örneğin izole kapak cerrahisi). 4. Sonuç Bu çalışmada, preoperatif olarak istirahatte hastadan alınan kalp hızı ve nabız basıncı gibi iki klinik parametrenin, klinik (inme, ölüm) ve biyolojik (EKG de yeni gelişen Q dalgası ve/veya cTnl yüksekliği) olaylardan oluşan, istenmeyen postoperatif sonuçlar ile ilişkili olduğunu bulduk. Bu ilişki, kalp cerrahisinde perioperatif risk değerlendirmesi için kullanılan değişik risk skorlamalarındaki diğer kafa karıştırıcı risk faktörlerinden bağımsızdır. Her ne kadar, bulgularımızın nedensel bir ilişkiye mi sahip olduğu yoksa altta yatan diğer durumlar ile ilgili bir belirteç mi olduğunun belirlenmesine yönelik olarak çeşitli çalışmalar yapılması gerekse de, gelecekte, koroner baypas cerrahisi uygulanacak hastaların risk değerlendirmesinin geliştirilebilmesi için bu iki parametrenin akılda tutulması gerektiğini düşünmekteyiz. REFERANSLAR [1] Asimakopoulos G, Al-Ruzzeh S, Ambler G, Omar RZ, Punjabi P, Amrani M, Taymor KM. An evaluation of existing risk stratification models as a tool for comparison of surgical performances for coronary artery bypass grafting between institutions. Eur J Cardiothorac Surg 2003;23:935—42. [2] Nilsson J, Algostsson L, Ho¨glund P, Lu¨hrs C, Brandt J. Comparison of 19 pre-operative risk stratification models in open-heart surgery. Eur Heart J 2006;27:867—74. [3] Aboyans V, Criqui MH. Can we improve the cardiovascular risk prediction beyond risk equations in the physician’s office? J Clin Epidemiol 2006;59:547—58. [4] Slogoff S, Keats AS. Does perioperative myocardial ischemia lead to postoperative myocardial infarction? Anesthesiology 1985;62:107—14. [5] Aboyans V, Guilloux J, Lacroix P, Yildiz C, Postil A, Laskar M. Common carotid intima-media thickness measurement is not a pertinent factor for secondary cardiovascular events after coronary bypass surgery. A prospective study. Eur J Cardiothorac Surg 2005;28:415—9. [6] Aboyans V, Lacroix P, Postil A, Guilloux J, Rolle F, Cornu E, Laskar M. Subclinical peripheral arterial disease and incompressible ankle arteries are both long-term prognostic factors in patients undergoing coronary artery bypass grafting. J Am Coll Cardiol 2005;46:815—20. [7] Priebe HJ. Perioperative myocardial infarction-aetiology and prevention. Br J Anaesth 2005;3—19. [8] Mangano DT, Layug EL, Wallace A, Tateo I. Effect of atenolol on mortality after noncardiac surgery. Multicenter Study of Perioperative Ischemia Research Group. N Engl J Med 1996;335:1713—20. [9] Feringa HHH, Bax JJ, Boersma E, Kertai MD, Meij SH, GalalW, Schouten O, Thomson IR, Klootwijk P, van Sambeek MRHM, Klein J, Poldermans D. High-dose beta-blockers and tight heart rate control reduce myocardial ischemia and troponin T release in vascular surgery patients. Circulation 2006;114:344—9. [10] Reich D, Bodian C, Krol M, Kuroda M, Osinski T, Thys D. Intraoperative hemodynamic predictors of mortality, stroke, and myocardial infarction after coronary bypass surgery. Anesth Analg 1999;89:814—20. [11] Puddu PE, Monti F, Brancaccio GL, Leacche M, Papalia U, Campa PP, Menotti A, Marino B. Analisi univariata su potenziali fattori di rischio della mortalita` precoce (entro 28 giorni) dopo bypass aorticoronarico in Italia. Cardiologia 1997;42:957—69. [12] Fillinger MP, Surgenor SD, Hartman GS, Clark C, Dodds TM, Rassias AJ, Paganelli WC, Marshall P, Johnson D, Kelly D, Galatis D, Olmstead EM, Ross CS, O’Connor GT. The association between heart rate and in-hospital mortality after coronary artery bypass graft surgery. Anesth Analg 2002;95:1483—8. [13] O’Rourke MF, Mancia G. Arterial stiffness. J Hypertension 1999;17:1—4. [14] Nawrot TS, Staessen JA, Thijs L, Fagard RH, Tikhonoff V, Wang J-G, Franklin SS. Should pulse pressure become part of the Framingham risk score? J Hum Hypertens 2004;18:279—86. [15] Gardin JM, Arnold A, Gottdiener JS, Wong ND, Fried LP, Klopfenstein HS, O’Leary DH, Tracy R, Kronmal R. Left ventricular mass in the elderly: the Cardiovascular Health Study. Hypertension 1997;29:1095—103. [16] Danchin N, Benetos A, Lopez-Sublet M, Demicheli T, Safar M, Mourad JJ, on behalf the ESCAPP investigators. Aortic pulse pressure is related to the presence and extent of coronary artery disease in men undergoing diagnostic coronary angiography: a multicenter study. Am Heart J 2004;17:129—33. [17] Milnor WR. Arterial impedance as ventricular afterload. Circ Res 1975; 36:565—70. [18] Kelly RP, Tunin R, Kass DA. Effect of reduced aortic compliance on cardiac efficiency and contractile function of in situ canine left ventricle. Circ Res 1992;71:490—502. [19] Watanabe H, Ohtsuka S, Kakithana M, Sugishita Y. Coronary circulation in dogs with an experimental decrease in aortic compliance. J Am Coll Cardiol 1993;21:1497—506. [20] Aronson S, Boisvert D, LappW. Isolated systolic hypertension is associated with adverse outcomes from coronary artery bypass grafting surgery. Anesth Analg 2002;94:1079—84. [21] Okamura T, Hayakawa T, Kadowaki T, Kita Y, Okayama A, Elliott P, Ueshima H. Resting heart rate and cause specific death in a 16.5-year cohort study of the Japanese general population. Am Heart J 2004;147:1024—32. [22] Thomas F, Bean K, Provost JC, Guize L, Benetos A. Combined effects of heart rate and pulse pressure on cardiovascular mortality according to age. J Hypertens 2001;19:863—9. [23] Wilkinson IB, Mohammad NH, Tyrrell S, Hall IR, Webb DJ, Paul VE, Levy T, Cockroft JR. Heart rate dependency of pulse pressure amplification and arterial stiffness. Am J Hypertens 2002;15:24—30. [24] Salamonsen RF, Schneider HG, Bailey M, Taylor AJ. Cardiac troponin I concentrations, but not electrocardiographic results, predict an extended hospital stay after coronary bypass graft surgery. Clin Chem 2005;51:40—6. [25] Hartman GS, Yao FS, Bruefach M, Barbut D, Peterson JC, Purcell MH, Charlson ME, Gold JP, Thomas SJ, Szatrowski TP. Severity of aortic atheromatous disease diagnosed by transesophageal echocardiography predicts stroke and other outcomes associated with coronary artery surgery: a prospective study. Anesth Analg 1996;83:701—8. Tablo I. Temel karakteristik özellikler
Tablo II. Postoperatif kardiyovasküler olay oluşmasının öngörü faktörleri (primer sonuçlar)
Tek değişkenli analiz. *p < 0.05; **p < 0.01; ***p < 0.0001. Tablo III. Postoperatif istenmeyen olay oluşumu için risk faktörleri
Çok değişkenli model. a Yaş, cinsiyet, SKB, düşük LVEF (<0.40) ve beta blokör kullanımına göre uyarlanmış b Referans olarak alınan nabız basıncı 40 ile 70 mmHg arasında olan hastalar 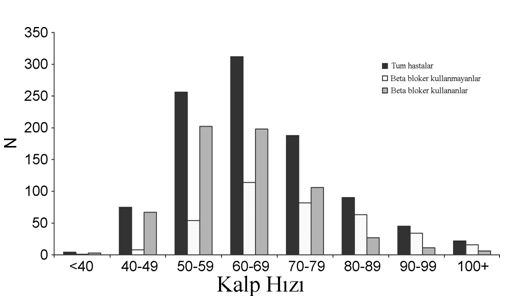 Şekil I: Kohort çalışmasında kalp hızının dağılımı 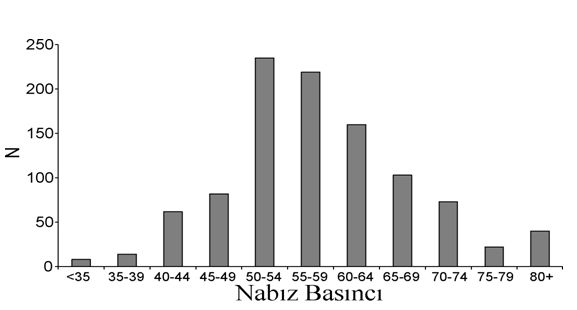 Şekil II: Kohort çalışmasında nabız basıncının dağılımı 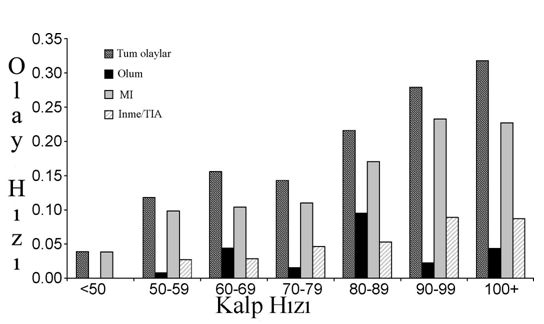 Şekil III: Preoperatif kalp hızı ve postoperatif sonuçlar 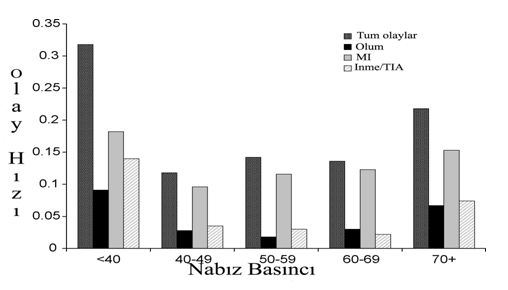 Şekil IV: Preoperatif nabız basıncı ve postoperatif sonuçlar 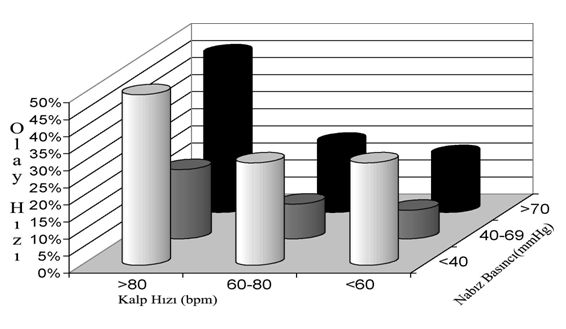 Şekil>Kalp hızı ve nabız basıncı kategorilerine göre postoperatif olay hızlarının dağılımı |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2008 - 2026 © Bu sitenin tüm hakları Türk Kardiyoloji Derneğine aittir. |
