|
Kalp Yetersizliği ÇG
Yönetim Kurulu
Başkan:
Dr. Özlem Yıldırımtürk
Y.K. adına Koordinatör:
Dr. Dursun Aras
Y.K. adına Koordinatör:
Dr. Bülent Mutlu
Üyeler
Dr. K. Emre Aslanger
Dr. Zübeyde Bayram
Dr. Ali Kemal Kalkan
Dr. Hakkı Kaya
Dr. Taner Şen
Editör:
Prof. Dr. Nuray ENÇ
Makale Yazarları:
Prof. Dr. Çiçek FADILOĞLU
Doç. Dr.Zeynep C.ÖZER
Dr. Serap ÖZER
MScN. Hilal UYSAL
MScN. Gülcan BAKAN
MScN. Seyhan ÇITLIK
Konuk Uzmanlar:
Dr. Sıdıka OĞUZ
MScN. Ülkü ÖZDEMİR
|
|
Geçmiş anket sonuçları
Bülten İstek Formu
|
 
End–of-Life Care in the Critical Care Unit for Patients with Heart Failure. Critical Care Nurse 2008;28(2):84-94
KY Bülteni - Yoğun Bakım Ünitesinde Son Dönem Kalp Yetersizliği Hastalarında Bakım (MscN. Gülcan Bakan)Yoğun Bakım Ünitesinde Son Dönem Kalp Yetersizliği Hastalarında Bakım
MscN. Gülcan Bakan | Yoğun bakıma kabul edilen akut dekompanse kalp yetersizliği hastalarında ölüm riski yüksektir.
Kalp yetersizliği sürecini tahmin etmek zordur, tedavide değişiklikler gerekebilir.
Yaşam sonu dönemde hastanın durumu ve prognozu, bakımın amaçları ve karar vermeye ilişkin bilgilendirme temel konulardır.
Yaşam sonu dönem bakımı hastanın isteklerini gerçekleştirme, konforu sağlama, değişiklikler için ailenin hazırlığı ve kayıplarda destek sağlamayı içerir. |
Amerika’da 5 milyondan fazla kalp yetersizliği hastası vardır, insidans 10/1000
ve genellikle 65 yaş üzerindedir. Kalp yetersizliği diğer sağlık sorunlarına göre
daha fazla hastane yatışı gerektirir ve hastaların 1/5’i ilk 1 yıl içerisinde, yarısı
tanıdan sonraki 5 yıl içinde kaybedilmektedir. Yılda yaklaşık 1 milyon hasta akut
dekompanse kalp yetersizliği (KY) nedeniyle hastaneye yatırılmaktadır, verilere
göre mortalite oranı %4’tür. Akut dekompanse KY süresince ölüm ihtimali yüksektir
ve tekrar hastane yatışları benzer periyotta kronik fakat stabil kalp yetersizliği
hastalarından önemli oranda fazladır.
Amerika’da ölümler büyük oranda yoğun bakımda olmaktadır; agresif girişimlere rağmen
yoğun bakıma kabul edilen hastaların 1/5 ‘i ölür. Bu ölümlerin pek çoğunda agresif
tedavi sonlandırılır.
Vaka Sunumu
AI 5 yıldır noniskemik kardiyomiyopatisi olan 72 yaşında bayan hastadır. Ayrıca
hipertansiyon, atriyal fibrilasyon, kronik böbrek hastalığı ve strok nedeniyle sol
bacağında güçsüzlük vardır. Geçtiğimiz yıl akut dekompanse KY nedeniyle 3 kez hastaneye
yatırılmıştır. Hareketle solunum yetmezliği ve dispne, ortopne, kalp hızında artma,
ayak bileklerinde şişme olmakta ve son iki hafta içinde kilosu 5.4 kg artmıştır.
Vital bulguları, tanısal bulguları ve tedavisi aşağıda verilmiştir. Hastaya üç yıl
önce ventriküler taşikardi epizotları nedeniyle implante kardiyoverter defibrilatör
(ICD) takılmıştır. Evli ve çocuğu olmayan hastaya eşi refakat etmektedir. İleri
tedavi yönergesine (Advance directive) sahip değildir.
Hastaneye Kabulde Bulgular
Vital bulgular
Kan basıncı
Kalp hızı
Solunum
Oksijen saturasyonu (pulseoksimetri) |
88/54 mmHg
142 dk
36 dk
% 85 |
Elektrokardiyografik bulgular |
Atrial fibrilasyon
Ventrikül hızı 142/dk |
Ekokardiyografik bulgular
Sol atriyum boyutları
Sol ventrikül boyutları
Ejeksiyon fraksiyonu
Sol ventrikül boyutları
Relaxation |
4,8 cm
5,6 cm
% 55
Orta hipertrofi
Yetersiz |
Labratuvar testleri
Brain-natriüretik peptit
Kreatinin
Üre, nitrojen
Potasyum
Hemoglobin
Sodyum |
2100 pg/ml
2,4 mg/dl
55 mg/dl
4,8 mEq/l
10,4 g/dl
130 mEq/l |
İlaçlar
Metoprolol succinate
Furosemide
Lisinopril
Felodipine
Digoxin
Warfarin |
100 mg /gün
80 mg günde iki kez
20 mg /gün
10 mg /gün
0,125 mg
düzenlendiği şekilde |
Kalp Yetersizliği Hastalarında Prognoz
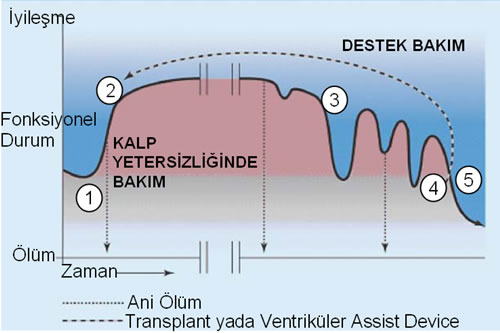
Figure Kalp Yetersizliğinde Bakım 1. Kalp yetersizliğinin ilk evresi 2. Stabilizasyon
3. Alevlenme Dönemi 4. Transplant yada ventricular assist device 5. Yaşam sonu dönem
Kalp yetersizliği sürecini tahmin etmek zordur. Hastalar stabil bir periyodu izleyen
hastalığın kötüleşmesini takiben ilk düzeylerine ancak daha kötü bir duruma geri
dönerler. Ölümlerin % 30-50’si anidir, hastalar genellikle ciddi belirti bulgu görülmeden,
hastaneye yatış ve klinik kötüleşmeden önce kaybedilir.
Lee ve ark. kalp yetersizliğinde riski belirlemek için Enhanced Feedback for
Effective Cardiac Treatment (EFFECT) skorlama sistemini geliştirdiler. Skor
hastanede yatış süresince elde edilen veriler doğrultusunda 30 gün ve 1 yıllık mortalite
oranını verir. Skorlama sistemindeki maddeler akut dekompanse KY’de mortalite riskinin
artmasındaki önemli değişkenlere; serum sodyum düzeyi düşük, kreatinin düzeyi yüksek,
hemoglobin düzeyi düşük, istirahat kalp hızı yüksek, sistolik kan basıncı düşük,
sık hospitalizasyon, 70 yaş üzeri olma ve ciddi komorbid durumlara dikkati çeker.
Kalp Yetersizliği Risk Skorlama Sistemi
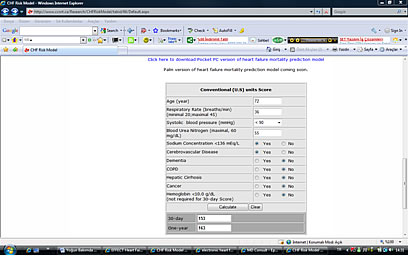
Skorlama sisteminin elektronik versiyonuna
http://www.ccort.ca/CHFriskmodel.asp adresinden ulaşılarak veriler bilgisayara
kaydedilir, bilgisayar programı risk skorunu hesaplar, 30 günlük ve 1 yıllık mortalite
risk skoru değerlendirilir
Skor
?60
61-90
91-120
121-150
>150 |
30 günlük mortalite %
0.4
3.4
12.2
32.7
59.0 |
1 yıllık mortalite %
7.8
12.9
32.5
59.3
78.8 |
Akut Dekompanse Kalp Yetersizliğinde Klinik Bulgular
Yoğun bakıma yatırılan kalp yetersizliği hastalarında sistemik hipertansiyon, korunmuş
sol ventrikül ejeksiyon fraksiyonu, önemli düzeyde sıvı tutulumu, konjestif belirtiler
(dispne, ödem) yaygındır. Ciddi sistolik fonksiyon yetersizliği, düşük kan basıncı,
end-organ perfüzyonunda azalmadan kaynaklanan belirti, bulgulara daha az rastlanmaktadır.
Akut dekompanse KY renal fonksiyonların ve nörohormonal aktivasyonun kötüleşmesi
ile karakterizedir.
Akut Dekompanse Kalp Yetersizliğinde Tedavi
Klinik veriler sınırlıdır. Heart Failure Society of America’ya göre tedavi; semptomları
özellikle konjesyon ve düşük output belirtilerini iyileştirme, etyoloji ve prespite
eden faktörleri belirleme, oral tedaviyi düzenleme, revaskülarizasyondan yararlanabilecek
hastaları belirleme, hastaları kendi kendilerini değerlendirme ve tedaviye ilişkin
eğitme, en kısa sürede hastalık yönetim programını başlatmayı amaçlar. Konjesyonu
azaltmak için intravenöz loop diüretikler kullanılır, semptomatik hipotansiyon yoksa
vazodilatörler (nitroprusside, nitroglycerin, nesiritide) gerekebilir. Hasta diüretiğe
cevap vermiyorsa ultrafiltrasyon kullanılabilir. End-organ fonksiyonlarını iyileştirme
ve belirti bulguların yönetimi için inotropik ajanlar (dobutamine, milrinone) kullanılır
ancak buna rağmen mortalite artabilir. Bazı hastalarda standart tedaviye cevap alınamayabilir,
bu hastaların hemodinamik monitörizasyonu gerekir. Hipoksikse oksijen, ciddi solunum
sıkıntısı yaşıyorsa entübasyon ve mekanik ventilasyonla desteklenir. Kardiyojenik
şoktaki hastalarda vazoaktif ajanlar ve intra-aortik balon pompası gerekebilir.
Refrakter kalp yetersizliğinde hastalar ventriküler assist device ve kardiyak transplantasyona
adaydırlar.
Vaka sunumu
AI atriyal fibrilasyon ve akut dekompanse kalp yetersizliği nedeniyle koroner yoğun
bakım ünitesine yatırıldı. Nazal kanülle oksijen verildi, İV diüretik ve İV ß-adrenerjik
blokerler ve kalsiyum kanal antagonistleri ventrikül hızını yavaşlatmak için verildi.
Ventrikül hızı 90/dk kontrol altına alındı, kan basıncı yaklaşık 110/50 mmHg idame
ettirildi. İstirahatle dispnesi olduğu ve İV furosemidle minimal diürez sağlandığı
için nitrogliserin infüzyonu başlandı.
Oksijen saturasyonu %90’nın altındaydı ve akciğer grafisi tekrarlandığında sağ alt
lobda pnömoni belirlendi. Solunum durumu kötüydü, entübe edildi ve mekanik ventilasyonla
solunumu desteklendi. AI 2 gün sonra extübe edildi fakat 24 saat içinde tekrar entübe
edilmesi gerekti. Hiperkalemikti ve ventriküler taşikardi atakları nedeniyle antitaşikardik
pacing gerekti, ventriküler fibrilasyon nedeniyle 2 ICD şoku deneyimledi. Amiodoron
verilmesine rağmen hala ventriküler taşikardi atakları yaşıyordu. Daha fazla yorulduğunu
ICD’nin şoklarında korktuğunu ve nefes alma vermede sıkıntı yaşadığını ifade etti.
Tedavi Planında Değişiklikler
Hastalar maksimal tedavi ve teknolojik girişimlere cevap vermediğinde zor kararlar
alınması gerekir. Aşağıdaki sorular cevaplanmalıdır.
· Kardiyopulmoner resüsitasyon, renal diyaliz gibi ek girişimlere başlanmamalı mı?
· Mekanik ventilasyon, intra-aortik balon pompası tedavisi gibi girişimler durdurulmalı
mı?
· Yaşamın devamını sağlayan girişimleri durdurmak için zaman doğru mu?
Her hasta için uygun tek bir cevap yoktur, ölümün beklenip beklenmediğine göre tedavi
planı değişir. Hasta son dönem kalp yetersizliğindedir, hastaneden ayrılabilir ve
evde palyatif bakım yada hospis bakım servislerinden yararlanabilir. Ventricular
assist devices, pacemaker ve ICD gibi cihazların kullanımı için planlama yapılmalıdır.
Bu araçların kullanımının durdurulması gerekiyorsa, hastanın prognozu, araçların
durdurulması dışındaki seçenekler ve durdurulduğunda ne olacağı hasta ve ailesiyle
tartışılmalıdır.
Hastaneden taburcu olan hastalar için önemli olan, konforu arttırıp belirtilerin
azalmasını sağlarken kullandığı ilaç sayısını ve yan etkilerini azaltma ve oral
kardiyak tedavinin nasıl düzenleneceğidir. Yaşam beklentisi sınırlandığında bakımın
amacı palyatiftir ve tedavi amaçları semptom yönetimine odaklanır, kullanılan ilaçlar
en kısa sürede yarar sağlamalıdır. Öneriler; atriyal fibrilasyon için warfarin kullanılıyorsa
stoplanır, çünkü uzun dönem stroğu önlemek için warfarin tedavisi hastayı rahatsız
edecek boyutta sık aralıklarla kan almayı gerektirir. Ayrıca uzun dönem yararları
için kullanılan statinler stoplanabilir. Semptomatik hipotansiyon olursa vazodilatör
ve ß-adrenerjik blokerlerin dozları düşürülebilir ya da stoplanabilir. Yorgunluk
fazlaysa ve kalp hızı aktiviteyle çok fazla artmıyorsa ß-blokerler yavaşça azaltılabilir
yada stoplanabilir.
Yaşam sonu dönem tartışmaları
Kronik kalp yetersizliği olan pek çok hasta hemşiresi ve kardiyoloğu ile sürekli
iletişim içerisinde olmalıdır. Sağlık ekibi iletişime açık olmalı, hastanın durumu
ve prognozu hakkında bilgi vermeli, bakımın amaçlarını belirlemeli, erken dönemde
(hastanın yoğun bakım ünitesine başvurduğu ilk 72 saat içinde) aileyle görüşmelidir.
Vaka sunumu
EFFECT risk skorlamasına göre AI kötü bir prognoza sahipti: 30 günlük skor 153 (mortalite
riski %59) ve 1 yıllık skor 163 (mortalite riski %78.8). Akut dekompanse kalp yetersizliği
nedeniyle bir yılda üçüncü kez hospitalize edilmişti. AI ve ailesini yoğun bakım
hemşiresi ve sosyal çalışmacı karşıladı. Sağlık bakım ekibi hastanın mevcut durumu
hakkında görüştü, solunum durumunun iyileşmediği, böbrek fonksiyonlarının kötüye
gittiği, ICD’nin şoklama için devam ettiğini açıkladılar. Mekanik ventilasyonun
devam edebileceğini ancak trakeostomi açılması gerektiğini ifade ettiler. Ekip AI
ve ailesine ICD deaktive olduğunda yada gerektiğinde kardiyopulmoner resüsitasyon
isteyip istemediklerini sordular.
AI ICD’nin deaktive olduğunu anlamadığını söyledi. Sağlık bakım ekibi deaktivasyon
ve fatal aritmiler olduğunda ani ölüm olabileceğini, ICD deaktive olmadığında tekrarlayan
şokların olabileceğini açıkladılar. AI ICD’nin deaktive olmasını istediğini söyledi;
kardiyoloji servisinden bir uzman cihazı tekrar programlayarak deaktive etti. AI
ve eşi iyileşmeyi görmek için 48 saat mekanik ventilasyonu denemek istediler. 48
saat sonra AI’nın solunum durumu düzelmedi ve trakeostomiyle yaşadığı süreçten çok
yorulduğunu ifade etti; tedavilerin sonlandırılmasını istedi.
Hastalarla karar verme
Bilgilendirilen ve yetkin olan hastanın seçimi yaşamı devam ettiren tedavinin başlaması,
devamı yada sonlandırılıp sonlandırılmayacağını belirler. Hastalar ileri tedavi
yönergesindeki daha önceki tedavi tercihleri hakkındaki fikirlerini değiştirebilirler.
Hastaların aileleriyle karar verme
İleri tedavi yönergesi yaşam sonu dönem tedavi kararlarında ailelere yardım eder.
Hastalar
http://www.jeffersonhospital.org/rx_files/Patient & Visitor Infoadvanced_directives_english3986.pdf
adresinden Amerika’da kullanılan yönergeye ulaşarak kendileri için düzenlenen tedavi
planında kararlara katılırlar. Ancak yoğun bakıma kabul edilen pek çok hasta ileri
tedavi yönergesine sahip değildir; Amerika’daki insanların %25’ten azı yönergeyi
gerçekleştirir. Hasta bir ileri tedavi yönergesine sahip değilse hastanın ailesindeki
karar vericiler hastanın isteği doğrultusunda karar vermeleri için desteklenirler.
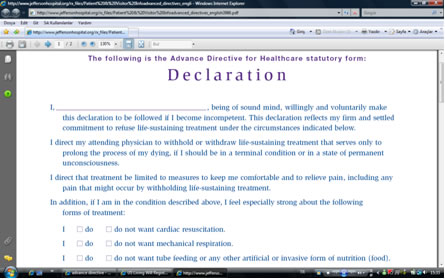
Yaşam sonu dönem
Önemli olmayan monitör ve ekipmanlar çıkartılır, kalan ekipmanlarda alarmlar kapatılır,
özellikle yaşamın devamını destekleyen tedavi durdurulduğunda konforu sağlamak için
gerektiğinde sedatif ve analjezik, konjesyonu azaltmak için diüretik ve morfin,
anksiyeteyi azaltmak için anksiyolitikler, dispneyi azaltmak, sirkülasyonu sağlamak
için fan kullanılır ve oksijen uygulanır. Paroksismal nokturnal dispneyi azaltmak
için nitrogliserin kullanılır. Hastanın vücudunda beklenen fizik değişiklikleri
ve ölüm süreci için aile üyeleri hazırlanır ve hastayla sınırsız görüşmeleri sağlanır.
Hastaların kültürel tercihleri/dinleri, ölüm yeri tercihleri değerlendirilir. Pek
çok hasta ve ailesi hastanede devam eden bakımı, diğerleri evde ölümü tercih eder.
Sosyal çalışmacı hastanın eve transferini sağlar, palyatif bakım ekibi evde bakımda
lokal hospis ajanslarıyla iş birliği yapar ve bakımı koordine eder.
Kayıp
Yoğun bakım hemşirelerinin ailenin ölümü kabul etmesine nasıl yardım ettiği, ilk
evrede acılarıyla nasıl baş ettikleri, ailenin sonraki deneyimlerini etkiler. Kayıp
servisleri, spritüel bakım, randevu ve telefon görüşmelerinin devamı sağlanmalıdır.
Vaka Sunumu
Solunum desteğini sonlandırmadan önce, AI’ya konjesyonu azaltmak, analjezi sağlamak
ve anksiyeteyi azaltmak için diazepam ve morfin verildi. Kardiyak monitörizasyonu
kapatıldı. AI’nın ölümünden 24 saat sonrasına kadar eşi yanındaydı. AI’nın ölümünden
birkaç ay sonra sorumlu hemşirenin önerisiyle, eşi destek gruplarına katıldı.
Sonuç
Akut dekompanse kalp yetersizliği nedeniyle yılda bir milyondan fazla insan hastaneye
yatırılmakta ve bu süreçte ölüm riski artmaktadır. Hospitalizasyon süresince hastalar
agresif tedaviye cevap vermeyebilirler ve tedavinin yorucu ve gereksiz olduğunu
düşünerek devam edip etmeyeceğine karar verebilirler. Yoğun bakım hemşireleri bu
konuları tanımlamada hasta ve ailelerine yardım etmede anahtar role sahiptirler,
tedavi tercihlerini tartışırlar ve yaşam sonu dönemde belirti ve bulguları yönetirler.
Sağlık bakım ekibinin becerisi “belirtileri değerlendirme, tedaviyi yönetme, konfor
ve destek sağlaması” yoğun bakım hastaları için efektif palyatif bakımın en önemli
komponentidir. Hasta hakları yönetmeliğine göre her hastanın tedavi olanaklarını
seçme hakkı olduğu gibi klinik, kültürel, etik standartlarla tutarlı bir mantıkla
ağrı ve acı çekmeksizin ölüm hakkı da vardır. Hastanın semptomlarının yönetimini,
yaşam kalitesini korumayı fiziksel ve ruhsal yönden rahatlığının sağlanması, kişiliğinin
ve değerinin korunması, kendini güvende hissetmesi, yeterli tedavi, bakımı alma
ve acı çekmeden huzur içinde ölme isteğini gerçekleştirmek için ülkemizde de hospis,
evde bakım gibi yeni ve önemli hizmet modellerinin oluşturulması gerekmektedir.
|




