|
| HT Bülteni Yıl: 2024 Sayı: 12 |
|
Dirençli Hipertansiyon Dr. Sevgi Özcan, Dr. Esra Dönmez 1.1 Tanımı, prevalansı, patofizyolojisi ve kardiyovasküler riskAvrupa Hipertansiyon Derneği (ESH) 2023 kılavuzu, 2018 ESC/ESH kılavuzunda yapılan dirençli hipertansiyon tanımını değiştirmemiştir. Tedaviye uyumsuzluk ve sekonder hipertansiyon nedenlerinin dışlandığı bir hastada, uygun yaşam tarzı önlemleri ve optimal veya en iyi tolere edilen dozlarda en az üç veya daha fazla ilaç (tiyazid/tiyazid benzeri diüretik ve renin-anjiyotensin sistem -RAS- bloker ve kalsiyum kanal bloker -KKB-) kullanılmasına rağmen, ofis kan basıncı (KB) değerinin <140/90 mmHg’ye düşürmede başarısız olunmasını dirençli hipertansiyon (DH) olarak tanımlamaktadır. Kan basıncı kontrolünün 24 saat ambulatuvar (Sistolik kan basıncı-SKB ?130 mmHg veya diyastolik kan basıncı- DKB- ?80 mmHg) veya evde kan basıncı takibi ile doğrulanması önerilmektedir (2, 3) . Farmakolojik olmayan yaşam tarzı değişiklikleri de dahil olmak üzere hastanın tedaviye uyumu doğrulanmalıdır (Şekil 1). 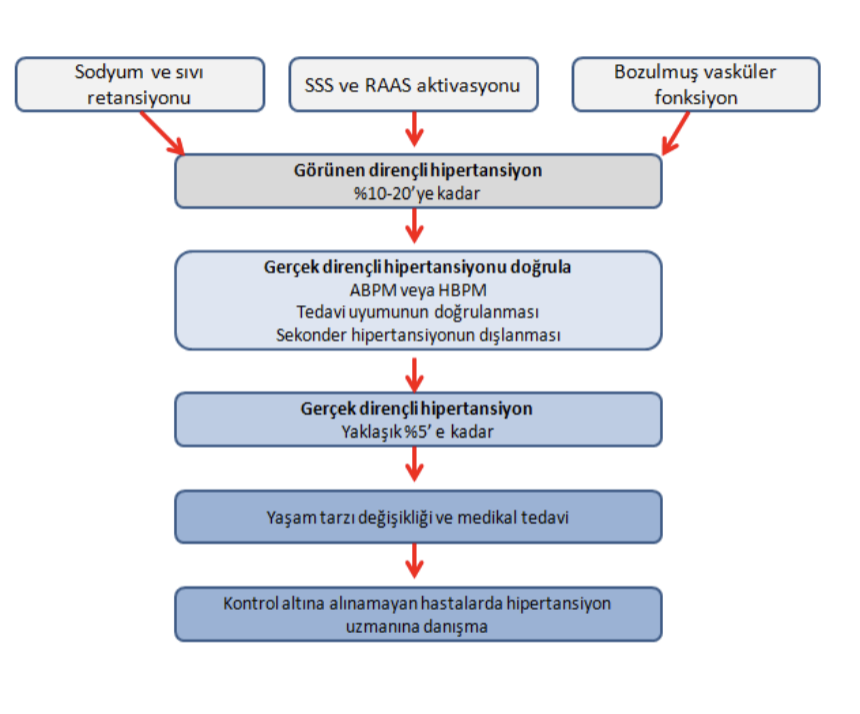
Şekil 1. Gerçek dirençli hipertansiyonun özellikleri. ABPM: Ambulatuvar kan basınç izleme; HBPM: Evde kan basıncı izleme; RAAS: Renin – anjiyotensin aldosteron sistemi; SSS: Sempatik sinir sistemi. Dirençli hipertansiyonun prevalansını belirlemek; klinik ortam (örneğin genel popülasyon, üçüncü basamak merkez, klinik araştırma), kullanılan antihipertansif ilacın sınıfları ve optimal dozları, tedaviye uymayan hastaların dışlanması, kan basıncı (KB) ölçüm yöntemi ve KB kontrolünü temsil eden hedef KB değerinin tanımı gibi bir dizi faktöre bağlı olması nedeniyle zordur (4-6) . Dirençli hipertansiyon kronik böbrek hastalığı (KBH) hastalarında daha yaygındır (7) . KB kontrolünü tanımlamak için hedef değer olarak <130/80 mmHg'yi kullanmak, <140/90 mmHg ofis KB değerlerini kullanmaktan daha yaygındır (8) . Yukarıda özetlenen kriterlere göre, DH prevalansının genel hipertansiyon (HT) hastalarının yaklaşık %5'i olduğu tahmin edilmektedir. Gerçek DH fenotipine sahip hastalarının demografik ve klinik faktörler arasında obezite (veya aşırı kilo alımı), aşırı alkol tüketimi, yüksek sodyum alımı, hipertansiyona bağlı organ hasarı (HMOD) ve aterosklerotik hastalığın yanı sıra ileri yaş, erkek cinsiyet, siyah ırk (Afrika kökenli), düşük gelir düzeyi, depresyon, ilk HT tanısı sırasında yüksek kan basıncı değerleri ile tanı almak ve 10 yıllık kardiyovasküler (KV) risk skorunun >%20 olması sayılmaktadır (9-12) . Gerçek DH patofizyolojisinde, aldosteron, endotelin-1, vazopressin düzeylerinde ve sempatik aktivitede artış gibi birden fazla nörohumoral faktör rol oynamaktadır (13-17) . Bu faktörler volüm ve sodyum yüklenmesine, periferik vasküler direnç artışına, arteriyel sertliğe ve kardiyorenal hasarı da içeren HMOD’a neden olmaktadır (18-20) . DH olan hastalar HMOD, KBH ve erken KV olaylar açısından daha yüksek riske sahiptirler (21-24) . 1.2 TanıTanısal incelemede, psödo-dirençli hipertansiyon ekarte edilmeli ve gerçek DH belirlenmelidir. Psödo-dirençli hipertansiyonun dışlanması için KB yüksekliğinin hatalı KB ölçümünden kaynaklanmadığının doğrulanması amacıyla ABPM ölçümlerinin sağlanması gerekir. Ayrıca altta yatan ikincil bir neden veya tedavi rejimine uyumsuzluğun olmadığının da araştırılması gerekmektedir. Sekonder hipertansiyon nedenlerinden primer aldosteronizm ve aterosklerotik renal arter stenozu (özellikle yaşlılarda veya KBH hastalarında) DH olan hastalarda %10-20 oranında daha sık görülebilmektedir (14, 25) . Aşırı kilolu ve obezitesi olan hastalarda obstrüktif uyku apnesi (OUA) yaygındır ve DH ile OUA arasında güçlü bir ilişki vardır (26) . Artmış aldosteron salınımının OUA hastalarında antihipertansif tedaviye direnç gelişimine katkıda bulunabileceği gösterilmiştir (27) . Hipertansiyon hastalarında antihipertansif tedaviye uyumsuzluk yaygındır. Tedavinin karmaşıklığı ve reçete edilen günlük ilaç sayısı ile tedaviye uyum ters ilişkilidir. DH hastalarında tedavi uyumsuzluğunu daha sık görülmektedir (28) . Antihipertansif ilaç uyumunun doğrulanması; hastanın serum veya idrarında ilaç konsantrasyonu ölçülmesi veya kullanılan ilaçların farmakodinamik belirteçlerinin ?beta blokerlerde bradikardi, diüretiklerde kandaki ürik asit düzeylerinde artış, diüretikler veya renin anjiotensin aldosteron blokerleri kullanıldığında plazma renin konsantrasyonunda artış, anjiotensin dönüştürücü enzim inhibitörleri ile idrarda N-asetil-seril-aspartil-lisil-prolin (AcSDKP) konsantrasyonunda artışlar ve spesifik ilaca bağlı yan etkiler? değerlendirilmesi yoluyla sağlanabilmektedir (29- 31) . KB kontrolünü potansiyel olarak etkileyen ilaç veya maddelerin kullanımına ilişkin anamnez doğru alınmalıdır (Tablo 1). Tablo 1. Kan basıncını artırabilecek ilaçlar ve diğer maddeler
1.3 Yaşam tarzı değişikliklerinin ve devam eden ilaç tedavisinin optimizasyonu Gerçek dirençli hipertansiyonun etkili tedavisi (i) yaşam tarzı değişikliklerini (özellikle sodyumun ve alkol alımının azaltılması, düzenli fiziksel aktivite uygulanması, aşırı kilolu veya obez hastalarda kilo kaybı) (ii) KB’nı etkileyen maddelerin kesilmesini, (iii) mevcut tedavinin rasyonelleştirilmesini ve (iv) antihipertansif ilaçların mevcut üçlü tedaviye eklenmesini içermektedir. Mevcut ilaçların daha basit bir tedavi rejimiyle değiştirilmesi akılcı bir yaklaşım olacaktır. Hastanın yaşı, etnik kökeni, komorbiditeleri, belirli ilaç sınıfları için mevcut endikasyonlar ve ilaç-ilaç etkileşimi riski göz önünde bulundurularak kombinasyon tedavileri düzenlenmelidir. İlaçlar tolere edilebilen maksimum dozlarda kullanılmalı, hap yükünü azaltmak ve tedaviye uyumu artırmak için tek hap kombinasyonları tercih edilmelidir. Özellikle yaşlılarda, siyah Afrika kökenlilerde veya KBH hastalarında sodyum (<2 g/gün) veya NaCl (<5 g/gün) alımı azaltılmalı ve diüretik tedavi yoğunluğu arttırılmalıdır. Glomeruler filtrasyon hızı (eGFR) 30 ml/dk/1,73 m 2 ve üzerinde ise tiyazid diüretiğin dozu arttırılarak veya daha güçlü ve daha uzun etkili indapamid veya klortalidon gibi tiazid benzeri diüretikler ile değiştirilerek KB kontrolü iyileştirilebilir. eGFR<30 ml/dk/1,73 m 2 ise tiyazid/tiyazid benzeri diüretiklerin yerini kıvrım (loop) diüretikleri (furosemid, bumetanid ve torsemid) almalıdır. Furosemid ve bumetanid etki süreleri kısa olduğu için günde iki kez uygulanırken torsemid gibi daha uzun etkili ajanlar günde bir kez uygulanmaktadır (32) . Ciddi KBH ve/veya albüminürisi olan hastalarda kıvrım diüretiğin dozu veya alım sıklığı arttırılabilir. Renal fonksiyon, dehidratasyon, hipokalemi, hiponatremi, hipovolemi veya renal fonksiyonunun kötüleşmesini belirlemek için serum elektrolit seviyeleri ve sıvı durumunun dikkatle izlenmesi gerekmektedir. 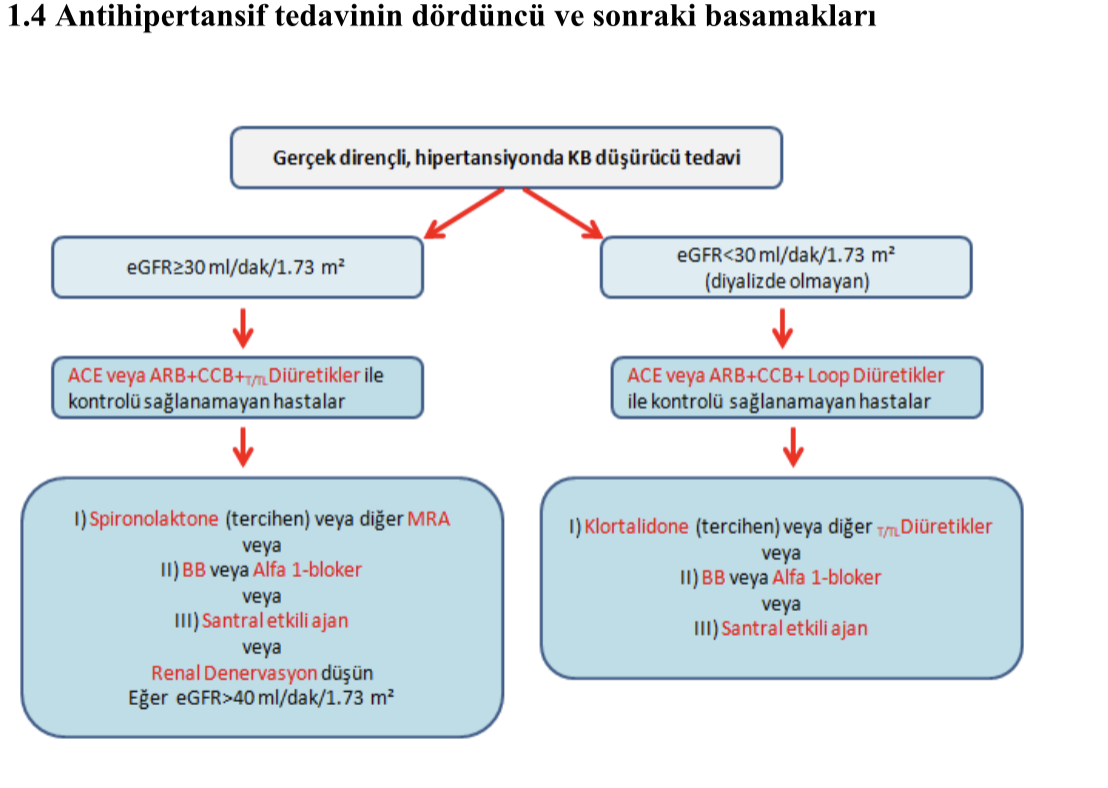
Şekil 2. Böbrek fonksiyonuna göre gerçek dirençli hipertansiyonda kan basıncını düşürme stratejisi. Gerçek DH hastalarında dördüncü basamak tedavide mineralokortikoid reseptör antagonsiti (MRA) olan spironolakton yer almaktadır (33) . 2018 kılavuzu, PATHWAY-2 çalışmasında dışlanma kriterleri olan eGFR<45 ml/dak/1,73 m 2 ve plazma potasyum konsantrasyonu >4,5 mmol/l olan hastalarda spironolaktonun (25-50 mg/gün) dikkatli kullanılmasını önermektedir. Spironolaktonla ilişkili hiperkalemi riski KBH hastalarında yüksektir. Ayrıca RAS blokeri içeren bir tedavi rejimine eklendiğinde hiperkalemi riski artmaktadır ve yakın izlem gerekir. Tedavi başlangıcından sonra plazma potasyum ve eGFR, bireysel riske ve KBH evresine bağlı olarak en az yılda bir kez veya üç ila 6 aylık aralıklarla izlenmelidir. Jinekomasti, impotans ve menstural bozukluklar gibi yan etkiler nedeniyle spironolakton kullanımını tüm hastalar iyi tolere edememektedir. Spironolakton ile karşılaştırıldığında eplerenonun androjen ve progesteron reseptörlerine afinitesi 500 kat daha azdır ve bu nedenle daha ılımlı bir yan etki profiline sahiptir. DH’de spironolakton en çok çalışılan MRA olmasına ve DH’de spironolakton ile birebir karşılaştırmalara ilişkin veriler eksik olmasına rağmen, eplerenon, spironolaktonla ilişkili yan etkilerden etkilenen veya bunlardan kaçınmak isteyen hastalar için iyi bir alternatiftir. Potent ve oldukça seçici ve nonsteroidal yapıda bir MRA olan finerenonun ise, böbrekte orantısız bir şekilde yoğunlaşan steroidal benzerlerinin aksine, kalp ve böbrekler arasında dengeli bir dağılım göstermektedir (34) . Mevcut veriler, finerenon kullanımının kardiyoprotektif ve renoprotektif etki sağladığını, geleneksel MRA’lara kıyasla daha az hiperkalemiye neden olduğunu, ancak KB düşürücü etkisinin de daha düşük olduğunu ortaya koymaktadır (35) . Finerenonun, ayrıca diyabetik ve KBH tanılı hastalarda renal ve KV sonlanımları iyileştirdiği gösterilmiş, yan etki profili açısından daha güvenli olan bu ajanların antihipertansif ajan olarak kullanılabileceği bildirilmiştir (36) . Hedef dışı steroidojenik yan etkinin ve MRA’larla ilişkili renin bağımlı aldosteron seviyelerindeki artışın üstesinden gelmek için, reseptörünü bloke etmek yerine aldosteron sentezini hedeflemek mantıklı bir alternatif yaklaşım olarak ortaya çıkmıştır (37) . Lorundrostat ve baxdostat aldosteron sentaz inhibitörleridir. İkinci ya da 3. antihipertansif ajan olarak eklendiğinde doz bağımlı KB düşüşü sağladıkları gösterilmiştir (38, 39) . Spironolakton ve diğer MRA'lar tolere edilmediğinde veya kontrendike olduğunda (örn. KBH evre 4'te, eGFR<30 ml/dak/1,73 m 2 ); bisoprolol (5-10 mg/gün), uzatılmış salınımlı doksazosin (4-8 mg/gün) veya alfa-adrenerjik reseptör agonistleri gibi santral etkili bir ajan (klonidin, günde iki kez 0,1-0,3 mg) alternatif olarak kullanılabilmektedir (40) . Endotelin yolağının HT patofizyolojisindeki yeri ne kadar önemli olsa da endotelin reseptör antagonistleri HT tedavisinde etkin bulunmamıştır. Dual etkili endotelin antagonisti aprositentanın, DH hastalarında, diğer ilaçlarla karşılaştırıldığında sürekli bir KB düşürücü etkisinin olduğu ancak beraberinde doza bağlı ödem ve sıvı tutulumu artışı gözlenmiştir (16) . Dual etkili endotelin reseptör antagonistlerinin ek tedavi olarak DH hastalarında kullanılabileceği düşünülmekte ve çalışmalar devam etmektedir. Son randomize çalışmalar da, endovasküler renal denervasyon tedavisinin (RDN) kontrolsüz hipertansiyonu olan hastalarda önemli bir KB düşüşü sağladığı gösterilmiştir (41) . RDN tedavisi uygulanan hastalarının değerlendirildiği geniş bir kayıt çalışmasında, KB düşüşünün uzun süreli olduğu ve önemli güvenlik sorunlarına neden olmadığı saptanmıştır (42, 43) . RDN, eGFR>40 ml/dak/1,73 m 2 olması koşuluyla antihipertansif ilaçlarla kan basıncı kontrolü sağlanamayan veya ciddi yan etkilerden dolayı etkin doza ulaşılamayan DH hastalarında yardımcı tedavi olarak önerilmektedir (41, 44) . Gerçek DH tedavisi, hastaların sık görülen komorbiditeleri için ek tedavileri gerektirir. Bu nedenle, OUA'lı hastalar için CPAP (Continuous Positive Airway Pressure) kullanımı fayda sağlayabilmektedir. Özellikle ciddi OUA hastalarında CPAP uyumunun iyi olması ise, KB değerlerinde orta düzeyde düşüş sağlayabilmektedir (45) . Obez, tip 2 diyabet veya bilinen KV hastalığı bulunan hastalarda, glukagon benzeri peptid -1 (GLP1) reseptörü agonistlerinin vücut ağırlığını azalttığı, KB’nı orta derecede düşürebildiği ve KV prognozu iyileştirdiği saptanmıştır (46-48) . Bariatrik cerrahi, ciddi obez hastalarda, KB'yi, KV risk faktörlerini ve KV olay riskini azaltmıştır ve dolayısıyla bu hastalarda antihipertansif ilaç tedavisinin yükünün azalmasını sağlamıştır (49, 50) . Sodyum-glikoz cotransporter-2 (SGLT2) inhibitörü tedavisi de uygun hastalarda, orta derecede kan basıncı düşürücü etki sağlayabilmektedir. DH’de tedavi yaklaşımı Şekil 2’de kılavuz önerileri ise Tablo 2’de sunulmuştur. Tablo 2. Gerçek dirençli hipertansiyon tanı ve tedavi önerileri
|
| 2026 © Bu sitenin tüm hakları Türk Kardiyoloji Derneğine aittir. |
